мДЬ л°†
л∞©мД†кЈ†м¶Э(Actinomycosis)мЭА кЈЄлЮМмЦСмД±, нШРкЄ∞мД±, мХДнПђ лєДнШХмД±, нХ≠мВ∞мД± мДЄкЈ†мЭЄ л∞©мД†кЈ†(Actinomyces)мЧР мЭШнХі л∞ЬмГЭнХШлКФ лУЬлђЄ мІИнЩШмЭілЛ§[1]. л∞©мД†кЈ†мЭА кµђк∞Х, мЬДмЮ•кіА, мЧђмД± лєДлЗ®мГЭмЛЭкЄ∞ лУ±мЧР м†ХмГБкЈ†м£Љл°Ь м°імЮђнХШл©∞, к∞Рм׊놕мЭі мХљнХШкЄ∞ лХМлђЄмЧР м†РлІЙмЭі мЖРмГБлРШк±∞лВШ лПЩмЛЬк∞РмЧЉкЈ†мЭі м°імЮђнХ† лХМ к∞РмЧЉмЭД мЭЉмЬЉнВ®лЛ§[1,2]. л≥інЖµ лІМмД± нЩФлЖНмД± мЬ°мХДмҐЕмД± к∞РмЧЉмЭД мЭЉмЬЉмЉЬ мҐЕкіілВШ лЖНмЦСмЭД нШХмД±нХ®мЬЉл°ЬмН® м¶ЭмГБмЭД мЬ†л∞ЬнХЬлЛ§[3]. к∞АмЮ• нЭФнХЬ мє®л≤Ф лґАмЬДлКФ к≤љлґА л∞П мЦЉкµі лґАмЬДл©∞, лєДк∞ХмЭА лІ§мЪ∞ лУЬлђЄ л∞ЬмГЭ лґАмЬДл°Ь м†АмЮРлУ§мЭі мХМкЄ∞л°ЬлКФ мІАкЄИкєМмІА кµ≠лВімЩЄ міЭ 7мШИлІМ л≥ік≥†лРШмЧИлЛ§[2,4-9]. л∞©мД†кЈ†м¶ЭмЭШ мєШл£МлКФ 1950лЕДлМАмЧР м≤ШмЭМ кЄ∞мИ†лРЬ мЭінЫДл°Ь мІАкЄИкєМмІА нБ∞ л≥АнЩФ мЧЖмЭі penicillinмЭШ мХљлђЉмєШл£Мк∞А нСЬм§АмєШл£Мл°Ь мВђмЪ©лРШк≥† мЮИк≥†, мЭЉл∞Шм†БмЬЉл°Ь 4~6м£Љк∞Д м†ХлІ•м£ЉмВђл•Љ нПђнХ®нХЬ 6~12к∞ЬмЫФмЭШ нХ≠мГЭм†Ь мєШл£Мк∞А кґМнХімІАк≥† мЮИлЛ§[1,10].
лєДк∞ХмЭА к≥µкЄ∞мЭШ нЖµл°ЬмЭікЄ∞ лХМлђЄмЧР нШРкЄ∞мД± кЈ†мЭЄ л∞©мД†кЈ†мЭі л≥СмЭД мЭЉмЬЉнВ§кЄ∞ мЙљмІА мХКмЭА мЬДмєШл°Ь, нШРкЄ∞ нЩШк≤љмЭЄ к≤љлґА л∞П мЦЉкµі лґАмЬДмЩАлКФ лґДл™Е лЛ§л•Є нЩШк≤љмЭілЛ§. нХШмІАлІМ, лєДк∞Х л∞©мД†кЈ†м¶ЭмЭА м¶Эл°Ак∞А лІ§мЪ∞ лУЬлђЉкЄ∞ лХМлђЄмЧР кЈЄмЧР лІЮлКФ мєШл£Мл≤ХмЭА м†Хл¶љлРШмЦі мЮИмІА мХКк≥†, к≤љлґА л∞П мЦЉкµі лґАмЬДмЭШ мєШл£МмЩА к∞ЩмЭА л∞©л≤ХмЬЉл°Ь мєШл£МлРШк≥† мЮИлЛ§. м†АмЮРлУ§мЭА лєДк∞Х мХЮм™љмЧР л∞ЬмГЭнХЬ л∞©мД†кЈ†м¶Э 1мШИл•Љ к≤љнЧШнХШмШАкЄ∞мЧР мєШл£М л∞©л≤ХмЧР лМАнХЬ лђЄнЧМк≥†м∞∞к≥Љ нХ®кїШ л≥ік≥†нХШлКФ л∞ФмЭілЛ§.
м¶Э л°А
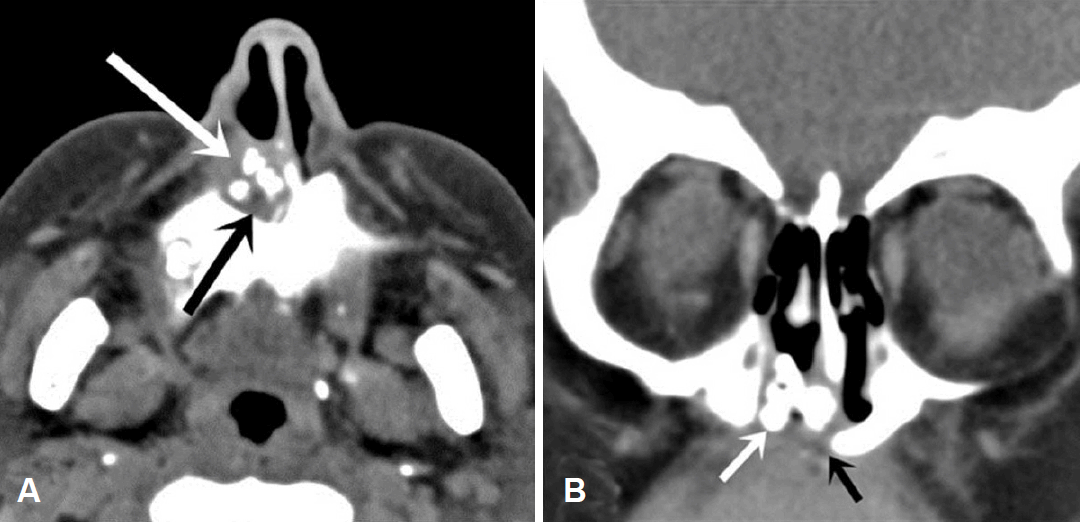
49мДЄ мЧђмЮР нЩШмЮРк∞А 6к∞ЬмЫФ м†ДлґАнД∞ мЛЬмЮСлРЬ мЪ∞мЄ° лєДк∞ХмЭШ мљФнФЉмЩА мХЕмЈ®л•Љ м£ЉмЖМл°Ь лВімЫРнХШмШАлЛ§. кЄ∞м†АмІИнЩШмЬЉл°Ь лЛєлЗ®л•Љ мІДлЛ® л∞ЫмХШмЬЉлВШ нШИлЛє м°∞м†ИмЭі лєДкµРм†Б мЮШлРШмЦі мХљлђЉл≥µмЪ©мЭА нХШк≥† мЮИмІА мХКмХШлЛ§. мµЬкЈЉ мєШк≥Љ мИШмИ†мЭД нЦИк±∞лВШ мЩЄмГБмЭД мЮЕмЭА л≥С놕мЭА мЧЖмЧИлЛ§. мЩЄлЮШмЧРмДЬ мЛЬнЦЙнХЬ лєДлВімЛЬк≤љмГБ мЪ∞мЄ° лєДк∞Х мХЮм™љмЧР м£Љл≥А м°∞мІБк≥Љ лєДмКЈнХЬ мГЙмЭШ мҐЕкіік∞А кіАм∞∞лРШмЧИлЛ§. мЭімЦімДЬ мЛЬнЦЙнХЬ м†ДмВ∞нЩФлЛ®мЄµміђмШБк≤АмВђмЧРмДЬ мЪ∞мЄ° мЩЄлєДк≥µмЧРмДЬ 2 cm нЫДл∞©мЧР мДЭнЪМнЩФл°Ь л≥імЭілКФ к≥†мЭМмШБмЭі лґАлґДм†БмЬЉл°Ь мЮИлКФ 1.5√Ч1.5 cmмЭШ мҐЕкіік∞А кіАм∞∞лРШмЧИк≥†, мҐЕкіі м£Љл≥АмЭШ к≥®мЭА лЕємХДмДЬ мЭЉлґА нММкіілРЬ мЖМк≤ђмЭі кіАм∞∞лРШмЧИлЛ§(Fig. 1). мљФ м£ЉмЬД нФЉлґАмЭШ мҐЕм∞љмЭілВШ л∞Ьм†Б, нЖµм¶Э, мХХнЖµ лУ±мЭШ мЖМк≤ђмЭА мЧЖмЧИлЛ§.
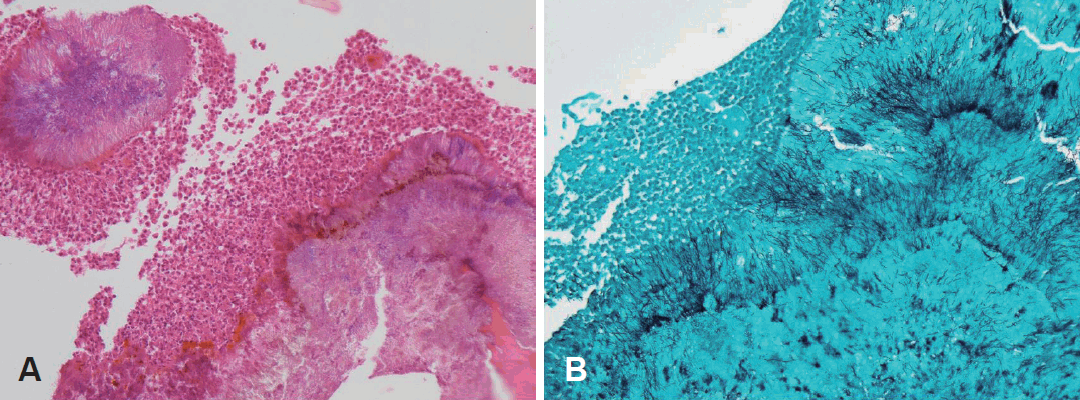
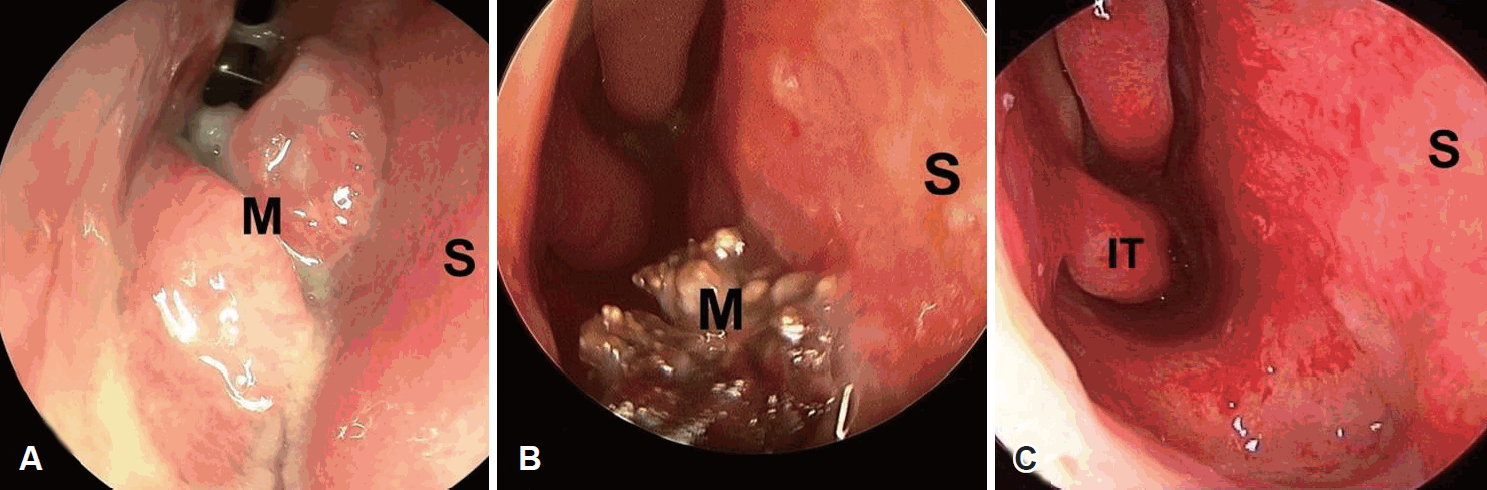
мҐЕкіімЭШ мЭЉлґАл•Љ м†Ьк±∞нХШмЧђ л≥Сл¶ђм°∞мІБк≤АмВђл•Љ мЛЬнЦЙнХШмШАк≥†, кЈЄ к≤∞к≥Љ мЬ†нЩ©к≥Љл¶љ(sulfur granule)мЭі кіАм∞∞лРШмЧИк≥† к∞АмЮ•мЮРл¶ђмЧР мЛ§л™®мЦСмЭШ кЈ†мВђлУ§мЭі л≥імЭіл©∞ кЈЄ м£ЉмЬДмЧР м£Љл°Ь м§СмД±кµђл°Ь мЭіл£®мЦімІД мЧЉм¶ЭмДЄнПђлУ§мЭі лСШлЯђмЛЄк≥† мЮИмЦі л∞©мД†кЈ†мЬЉл°Ь мІДлЛ®лРШмЧИлЛ§(Fig. 2). мҐЕкііл•Љ м†Ьк±∞нХШкЄ∞ мЬДнХі лВімЛЬк≤љ мИШмИ†мЭД мЛЬнЦЙнХШмШАк≥†, мҐЕкіімЭШ мЩЄлґАмЧРлКФ мД†нЩНмГЙмЭШ мЬ°мХДм°∞мІБк≥Љ к∞ЩмЭА мЧ∞м°∞мІБмЭі мЮИмЧИк≥†(Fig. 3A), мЩЄлґАмЭШ мЧ∞м°∞мІБмЭД м†Ьк±∞нХШлЛИ лВілґАмЧРлКФ мЙљк≤М лґАмДЬмІАлКФ мЦілСРмЪі к∞ИмГЙмЭШ мІДкЈ†кµђмЩА лєДмКЈнХЬ лђЉмІИмЭі кіАм∞∞лРШмЧИлЛ§(Fig. 3B). мҐЕкіілКФ м£Љл≥А м°∞мІБк≥Љ мЬ†м∞© мЧЖмЭі мХДм£Љ мЙљк≤М лґДл¶ђлРШмЦі м†Ьк±∞лРШмЧИк≥†, м£Љл≥А м†РлІЙмЧРмДЬ лґАмҐЕк≥Љ лѓЄлЮАмЭА кіАм∞∞лРШмЧИмЬЉлВШ кіімВђмЩА к∞ЩмЭА мЛђнХЬ мЧЉм¶Э мЖМк≤ђмЭА кіАм∞∞лРШмІА мХКмХШлЛ§(Fig. 3C). м£Љл≥А м†РлІЙмЬЉл°Ь кЈ†мЭШ мє®л≤Ф мЧђлґАмЭД нЩХмЭЄнХШкЄ∞ мЬДнХі л≥Сл≥А м£ЉмЬДмЭШ м†РлІЙмЭД м†Ьк±∞нХШмЧђ м°∞мІБк≤АмВђл•Љ мЛЬнЦЙнХШк≥† мИШмИ†мЭД мҐЕл£МнХШмШАлЛ§. нЩШмЮРлКФ нКєл≥ДнХЬ лґИнОЄнХ®мЭілВШ нХ©л≥См¶Э мЧЖмЭі мИШмИ† лЛємЭЉ нЗімЫРнХШмШАлЛ§.
нЗімЫР нЫД sultamicillin tosylate hydrate 375 mg(UNASYNвУЗ Tablets 375 mg; Pfizer Inc., New York, NY, USA)мЭД нХШл£®мЧР мДЄ л≤И к≤љкµђл°Ь 1м£Љ лПЩмХИ л≥µмЪ©нХЬ нЫД лВімЫРнХЬ мЩЄлЮШмЧРмДЬ нЩХмЭЄнХЬ м°∞мІБк≤АмВђк≤∞к≥Љ л≥Сл≥А м£ЉмЬД м†РлІЙ м°∞мІБмЧРмДЬлКФ мЧЉм¶Э мЖМк≤ђлІМ мЮИмЧИк≥† л∞©мД†кЈ†мЭА кіАм∞∞лРШмІА мХКмХШлЛ§. мЭілЯђнХЬ мЖМк≤ђмЭД л∞ФнГХмЬЉл°Ь нЩШмЮРмЩА мґФк∞Ам†БмЭЄ мєШл£МмЧР лМАнХі мГБмЭШнХЬ к≤∞к≥Љ нХ≠мГЭм†Ь л≥µмЪ©мЭД м§СлЛ®нХШкЄ∞л°Ь нЦИмЬЉл©∞, 26к∞ЬмЫФ лПЩмХИ мЮђл∞ЬмЖМк≤ђ мЧЖмЭі мґФм†БкіАм∞∞ м§СмЭілЛ§.
к≥† м∞∞
л∞©мД†кЈ†м¶ЭмЭА л∞ЬмГЭ мЬДмєШмЧР лФ∞лЭЉмДЬ к≤љлґАмХИл©інШХ(cervicofacial, 41~55%), нПРнЭЙлґАнШХ(pulmonothoracic, 15~34%), л≥µлґАк≥®л∞ШнШХ(abdominopelvic, 13~20%)мЬЉл°Ь лВШлИДмЦімІДлЛ§[4]. м†ХмГБм†БмЬЉл°Ь м†РлІЙмЧР м°імЮђнХШлКФ л∞©мД†кЈ†мЭі кµ≠мЖМ к∞РмЧЉмЭілВШ мЩЄмГБ, мИШмИ† лУ±мЧР мЭШнХі нШРкЄ∞ нЩШк≤љмЬЉл°Ь лУ§мЦік∞Ак≤М лРШлКФ к≤љмЪ∞ л∞ЬмГЭнХ† мИШ мЮИлКФлН∞, кµђк∞Х мЬДмГЭ лґИлЯЙ, лЛєлЗ®, к≥†нШИмХХ, мЛђнПРмІИнЩШ, мЮ•кЄ∞к∞ДмЭШ мК§нЕМл°ЬмЭілУЬ л≥µмЪ© лУ±мЭі мЬДнЧШмЪФмЭЄмЬЉл°Ь мЮСмЪ©нХЬлЛ§[2]. л≥Є м¶Эл°АмЭШ к≤љмЪ∞ мЩЄмГБмЭілВШ мИШмИ† л≥С놕мЭА мЧЖмЧИк≥†, 3лЕД м†Д лЛєлЗ®л°Ь мІДлЛ® л∞ЫмХШмІАлІМ нШИлЛє м°∞м†ИмЭі мЮШ лРШмЦі мХљ л≥µмЪ©мЭА нХШмІА мХКмХШк≥†, лВімЫР лЛємЛЬ мЛЬнЦЙнХЬ нШИмХ°к≤АмВђмГБ к≥µл≥µнШИлЛє 106 mg/dL, лЛєнЩФнШИмГЙмЖМ 6.1%мШАкЄ∞ лХМлђЄмЧР лЛєлЗ®к∞А л≥Є нЩШмЮРмЭШ лєДк∞Х л∞©мД†кЈ†м¶ЭмЧР лѓЄмєЬ мШБнЦ•мЭА нБђмІА мХКмХШмЭД к≤ГмЬЉл°Ь мГЭк∞БлРЬлЛ§.
мЬДмєШмЧР лФ∞л•Є лґДл•Ш мЩЄмЧРлПД мЮДмГБм¶ЭмГБмЭШ нКємІХмЧР лФ∞лЭЉмДЬлПД лґДл•ШлРШлКФлН∞, мІДнЦЙ мЖНлПДмЧР лФ∞лЭЉмДЬ лЖНмЦСмЭД м£Љл°Ь нШХмД±нХШлКФ кЄЙмД±, мДђмЬ†нЩФ л∞ШмЭСмЭД м£Љл°Ь мЭЉмЬЉнВ§лКФ лІМмД±, кЈЄл¶ђк≥† кЄЙмД±к≥Љ лІМмД±мЭШ м§Ск∞Д нКємІХмЭД к∞АмІАлКФ мХДкЄЙмД±мЬЉл°Ь лВШлИДмЦімІДлЛ§[8]. лШРнХЬ, м£Љл≥А м°∞мІБмЬЉл°Ь мІДнЦЙмЧР лФ∞лЭЉмДЬлКФ мє®мКµмД±(invasive)мЩА лєДмє®мКµмД±(noninvasive)мЬЉл°ЬлПД лґДл•ШлРЬлЛ§. мЭЉл∞Шм†БмЬЉл°Ь мЬДмєШмЧР лФ∞л•Є лґДл•Шл≤ХмЭі м£Љл°Ь мВђмЪ©лРШк≥†, мє®мКµмД±к≥Љ лєДмє®мКµмД±мЬЉл°Ь лВШлИДлКФ лґДл•ШлКФ нЭФнЮИ мВђмЪ©лРШк≥† мЮИмІА мХКлЛ§. нХШмІАлІМ, мІДнЦЙ мЖНлПДлВШ м£Љл≥А м°∞мІБмЭШ мє®л≤Ф м†ХлПДк∞А мєШл£М л∞©л≤Х к≤∞м†Х, мШИнЫД лУ±мЧР м§СмЪФнХШкЄ∞ лХМлђЄмЧР мЭілЯђнХЬ лґДл•Шл≤ХмЭі лДРл¶ђ мВђмЪ©лРШмЦімХЉ нХ† к≤ГмЬЉл°Ь л≥імЭЄлЛ§. л∞©мД†кЈ†м¶ЭмЭШ нЭФнХЬ м¶ЭмГБмЭА м†РмІДм†БмЭЄ нЖµм¶Э, мҐЕм∞љ, л∞Ьм†Бк≥Љ к∞ЩмЭА нФЉлґАмГЙ л≥АнЩФ, к≤љнЩФ(induration), лЖНмЦС л∞П лИДк≥µ нШХмД±мЭЄлН∞[8], л≥Є нЩШмЮРмЧРмДЬлКФ мИШк∞ЬмЫФ лПЩмХИ мІАмЖНлРЬ мљФлІЙнЮШк≥Љ мХЕмЈ® мЩЄмЭШ лЛ§л•Є м¶ЭмГБмЭА мЧЖмЧИк≥† м£Љл≥А м°∞мІБ мє®л≤ФмЭі мЧЖмЧИкЄ∞ лХМлђЄмЧР, л≥Є м¶Эл°АлКФ лІМмД± лєДмє®мКµмД± л∞©мД†кЈ†м¶ЭмЬЉл°Ь лґДл•ШлР† мИШ мЮИлЛ§.
л∞©мД†кЈ†м¶ЭмЭШ мІДлЛ®мЭА кЈ†л∞∞мЦС л∞П м°∞мІБнХЩм†Б к≤АмВђл°Ь мЭіл£®мЦімІДлЛ§. кЈ†л∞∞мЦСмЭА 37вДГмЭШ лЗМмЛђмЮ•л∞∞мІА л∞П нШИмХ°л∞∞мІАмЧРмДЬ нШРкЄ∞мД± нЩШк≤љ(5% CO2)мЬЉл°Ь 2~3мЛЬк∞Д лПЩмХИ кіАм∞∞нХімХЉ нХімДЬ кЈ†мЭД лПЩм†ХнХШкЄ∞ мЙљмІА мХКк≥†, нХ®кїШ м°імЮђнХШлКФ нШРкЄ∞мД± кЈ†лУ§ лХМлђЄмЧР лПЩм†ХкЈ†мЭШ мЛ†лҐ∞мД± лШРнХЬ лЖТмІА мХКлЛ§[9]. лФ∞лЭЉмДЬ, мІДлЛ®мЭА м£Љл°Ь мЮДмГБ к≤АмВђмЩА л≥Сл¶ђм°∞мІБнХЩм†Б мЖМк≤ђмЬЉл°Ь нХЬлЛ§. м°∞мІБк≤АмВђмГБ мЬ†нЩ©к≥Љл¶љмЭШ м°імЮђк∞А мІДлЛ®м†Б к∞АмєШк∞А нБђмІАлІМ, к≤Ам≤імЭШ мХљ 1/3мЧРмДЬлІМ кіАм∞∞лРЬлЛ§[4]. лђЉл°†, лЕЄмєіл•ілФФмХДм¶Э(norcardiosis)мЧРмДЬлПД мЬ†нЩ©к≥Љл¶љмЭі кіАм∞∞лРШмІАлІМ, мЛ§л™®мЦСмЭШ кЈЄлЮМмЦСмД±лІЙлМАкЈ†к≥Љ мЬ†нЩ©к≥Љл¶љмЭі нХ®кїШ м°імЮђнХШлКФ к≤ГмЭА л∞©мД†кЈ†мЭШ нКємІХм†БмЭЄ мЖМк≤ђмЭілЛ§. м°∞мІБк≤АмВђ мЩЄмЧР лєДлВімЛЬк≤љк≤ЄмВђмЩА м†ДмВ∞нЩФлЛ®мЄµміђмШБк≤АмВђл•Љ мЛЬнЦЙнХімДЬ л≥Сл≥АмЭШ мЬДмєШмЩА л≤ФмЬД, м£Љл≥А м°∞мІБмЬЉл°ЬмЭШ мє®л≤Ф мЧђлґА лУ±мЭД нЩХмЭЄнХімХЉ нХЬлЛ§. мє®мКµмД± л∞©мД†кЈ†м¶ЭмЭА м£Љл≥А м†РлІЙмЭШ мЛђнХЬ мЧЉм¶Эк≥Љ кіімВђ, к≥®лѓЄлЮА л∞П нММкіі лУ±мЭД мЭЉмЬЉнВђ мИШ мЮИмЬЉлѓАл°Ь мХЕмД± мҐЕмЦС, к≤∞нХµ, л≤†к≤МлДИ мЬ°мХДмҐЕ, мІДкЈ† к∞РмЧЉ лУ± к≥ЉмЭШ к∞Рл≥ДмІДлЛ®мЭі нХДмЪФнХШлЛ§.
мєШл£М л∞©л≤ХмЭА penicillin к≥ДмЧімЭШ нХ≠мГЭм†Ь нИђмЧђмЩА мИШмИ†м†БмЬЉл°Ь м†Ьк±∞нХШлКФ л∞©л≤ХмЭі мЮИлКФлН∞, мЭЉл∞Шм†БмЭЄ кЄ∞л≥Є мєШл£Мл≤ХмЭА нХ≠мГЭм†Ь нИђмЧђмЭіл©∞ нХ≠мГЭм†Ь мєШл£Мл•Љ мЛ§нМ®нХЬ к≤љмЪ∞ мИШмИ†л°Ь л≥Сл≥АмЭД м†Ьк±∞нХЬлЛ§[4,5,8]. к≥†мЪ©лЯЙ penicillin м†ХлІ•м£ЉмВђл•Љ мХљ нХЬ лЛђ лПЩмХИ нИђмЧђнХШк≥† amoxicillin к≤љкµђмЪ© нХ≠мГЭм†Ьл•Љ мИШк∞ЬмЫФмЧРмДЬ 1лЕД лПЩмХИ нИђмЧђнХШлКФ к≤ГмЭі мґФм≤ЬлРШлКФлН∞, нИђмЧђкЄ∞к∞ДмЧР лМАнХімДЬлКФ мЧђлЯђ мЭШк≤ђлУ§мЭі м°імЮђнХЬлЛ§[6-8]. лШРнХЬ, м¶ЭмГБ л∞П мЖМк≤ђмЭі л™®лСР мВђлЭЉмІД нЫД 4~6м£Љ лПЩмХИ мґФк∞Ам†БмЭЄ нХ≠мГЭм†Ь нИђмЧђк∞А нХДмЪФнХШлЛ§лКФ м£ЉмЮ•лПД мЮИлЛ§[4,6,7,9]. кЈЄмЧР л∞ШнХі л∞©мД†кЈ†м¶Э л≥Сл≥АмЭА м£Љл≥АмЭі мЛђнХШк≤М мДђмЬ†нЩФлРШл©імДЬ нШИл•Шк∞А к∞РмЖМлРШмЦі нХ≠мГЭм†ЬмЭШ нИђк≥ЉмД±мЭі лВЃкЄ∞ лХМлђЄмЧР мИШмИ†м†БмЬЉл°Ь м†Ьк±∞нХімХЉ нХЬлЛ§лКФ мЭШк≤ђлПД мЮИлЛ§[9]. нХШмІАлІМ, мЭілЯђнХЬ мєШл£Мл≤ХлУ§мЭА лєДк∞ХмЭі мХДлЛМ лЛ§л•Є лґАмЬДмЭШ мєШл£М к≤љнЧШмЭД л∞ФнГХмЬЉл°Ь мЖМк∞ЬлРЬ л∞©л≤ХлУ§л°Ь, л≥ік≥†лРЬ м¶Эл°Ак∞А лІ§мЪ∞ м†БмЭА лєДк∞Х л∞©мД†кЈ†м¶ЭмЧР лМАнХЬ мєШл£Мл≤ХмЭА мХДмІБ нЩХл¶љлРШмІА мХКмХШлЛ§. мІАкЄИкєМмІА л≥ік≥†лРЬ лєДк∞Х л∞©мД†кЈ†м¶Э м¶Эл°АлУ§мЧРмДЬ нХ≠мГЭм†ЬмЭШ мҐЕл•ШлКФ л™®лСР penicillin к≥ДмЧіл°Ь нБ∞ м∞®мЭік∞А мЧЖмЧИлКФлН∞, мєШл£МкЄ∞к∞ДмЧРмДЬ м†ХлІ•нИђмЧђлКФ 2~28мЭЉ, нЗімЫР нЫД к≤љкµђнИђмЧђлКФ 3м£ЉмЧРмДЬ 7к∞ЬмЫФл°Ь лЛ§мЦСнХШк≤М лВШнГАлВђлЛ§(Table 1)[2,4-9]. нИђмЧђмЪ©лЯЙ лШРнХЬ м†ХлІ•нИђмЧђмЭШ к≤љмЪ∞ нХШл£®мЧР 3~12 g, к≤љкµђнИђмЧђлКФ 500~1500 mgмЬЉл°Ь лЛ§мЦСнХШк≤М лВШнГАлВђлЛ§. м°∞м†ИлРШмІА мХКлКФ лЛєлЗ®мЭШ кЄ∞м†АмІИнЩШмЭД к∞АмІАк≥†, м≤ШмЭМ лВімЫР лЛємЛЬ лєДлВімЛЬк≤љ мЖМк≤ђмГБ м†ХмГБм°∞мІБмЭД м∞ЊкЄ∞ нЮШлУ† мЛђнХЬ лєДм†РлІЙ кіімВђмЖМк≤ђмЭД лВШнГАлВЄ кЄЙмД± мє®мКµмД± л∞©мД†кЈ†м¶Э 1мШИл•Љ м†ЬмЩЄнХШк≥†лКФ л™®лУ† мШИмЧРмДЬ мЮђл∞Ь мЧЖмЭі мЮШ мєШл£МлРШмЧИлЛ§. нИђмЧђкЄ∞к∞ДмЭД мХМ мИШ мЮИлКФ 5мШИ м§С 3мШИмЧРмДЬ 3~4м£ЉмЭШ лєДкµРм†Б мІІмЭА кЄ∞к∞ДмЭШ к≤љкµђнХ≠мГЭм†Ь мєШл£МмЧРлПД мЩДмєШлРШмЧИлЛ§.
л≥Є м¶Эл°АлКФ лІМмД± лєДмє®мКµмД± л∞©мД†кЈ†м¶ЭмЬЉл°Ь нХШлєДлПДлВШ м§СлєДлПДмЧРмДЬ л∞ЬмГЭнХЬ лЛ§л•Є м¶Эл°АлУ§мЧР лєДнХі лєДк∞Х мЮЕкµђ м™љмЧРмДЬ л∞ЬмГЭнХШмШАкЄ∞мЧР, мЮђл∞Ь мЛЬ мЙљк≤М л∞Ьк≤ђнХ† мИШ мЮИк≥† нШРкЄ∞мД± кЈ†мЭЄ л∞©мД†кЈ†мЭі мЙљк≤М мЮРлЭЉмІА мХКмЭД к≤ГмЬЉл°Ь нМРлЛ®лРШмЧИлЛ§. лФ∞лЭЉмДЬ, м†АмЮРлУ§мЭА мЭімЩА к∞ЩмЭА м¶Эл°АмЧРмДЬ мЮ•кЄ∞к∞Д нХ≠мГЭм†Ь нИђмЧђмЭШ нХДмЪФмД±мЧР лМАнХімДЬ мЭШлђЄмЭД к∞Ам°Мк≥† нЩШмЮРмЩА мГБмЭШнХімДЬ мЭЉл∞Шм†БмЭЄ лєДк∞ХмИШмИ† нЫДмЧР мВђмЪ©нХШлКФ кЄ∞к∞Д мЩЄмЧР мґФк∞Ам†БмЭЄ нХ≠мГЭм†Ь нИђмЧђлКФ нХШмІА мХКмХШк≥†, мІІмЭА кЄ∞к∞ДмЭШ нХ≠мГЭм†Ь нИђмЧђмЧРлПД л≥Сл≥АмЭА мЮШ мєШл£МлРШмЧИлЛ§. л∞©мД†кЈ†м¶ЭмЭА кЄЙмД±к≥Љ мХДкЄЙмД± л∞П лІМмД±, мє®мКµмД±к≥Љ лєДмє®мКµмД±, кЈЄл¶ђк≥† мЬДмєШмЧР лФ∞лЭЉ лґДл•ШнХімДЬ кЈЄмЧР лФ∞лЭЉ мєШл£М л∞©л≤ХмЭД лЛђл¶ђнХімХЉ нХ† нХДмЪФк∞А мЮИмЭД к≤ГмЬЉл°Ь нМРлЛ®лРЬлЛ§. мЦЉкµік≥Љ л™©мЭШ л∞©мД†кЈ†м¶ЭлњРлІМ мХДлЛИлЭЉ лґАлєДлПЩ л∞©мД†кЈ†м¶ЭмЧРмДЬлПД нХ≠мГЭм†Ьк∞А м£ЉлРЬ мєШл£Мл≤ХмЬЉл°Ь мВђмЪ©лРШмЧИмІАлІМ[1,3], лєДк∞Х л∞©мД†кЈ†м¶ЭмЭШ к≤љмЪ∞ лМАлґАлґД мИШмИ†к≥Љ нХ≠мГЭм†ЬмЭШ л≥СнХ©мЪФл≤ХмЬЉл°Ь мєШл£МлРШмЧИк≥† мҐЛмЭА к≤∞к≥Љл•Љ лВШнГАлВімЧИлЛ§[2,4,6,7,9]. лФ∞лЭЉмДЬ, лєДк∞Х л∞©мД†кЈ†м¶ЭмЧРмДЬлКФ лЛ§л•Є лґАмЬДмЩА лЛђл¶ђ мИШмИ†к≥Љ нХ≠мГЭм†ЬмЭШ л≥СнХ©мЪФл≤ХмЭі м†Бм†ИнХШлЛ§к≥† мГЭк∞БлРШл©∞, кЄ∞м†АмІИнЩШмЭі мЧЖк≥† кЄЙмД± мє®мКµмД±мЭі мХДлЛМ к≤љмЪ∞мЧРлКФ мИШмИ†м†Б м†Ьк±∞лІМ мґ©лґДнЮИ лРЬлЛ§л©і нХ≠мГЭм†Ь нИђмЧђкЄ∞к∞ДмЭі кЄЄмІА мХКмХДлПД лР† к≤ГмЬЉл°Ь л≥імЭЄлЛ§. нХШмІАлІМ, лєДк∞Х л∞©мД†кЈ†м¶ЭмЭШ м¶Эл°Ак∞А лІ§мЪ∞ лУЬлђЉмЦімДЬ лНФ лІОмЭА лєДк∞Х л∞©мД†кЈ†м¶ЭмЭШ мєШл£М к≤∞к≥ЉлУ§мЭі л≥ік≥†лРШмЦімХЉ м†Бм†ИнХЬ мєШл£Мл≤ХмЭі нЩХл¶љлР† мИШ мЮИмЭД к≤ГмЬЉл°Ь мГЭк∞БлРЬлЛ§.