 |
 |
AbstractMicrotia is commonly associated with aural atresia, which will cause cosmetic problems as well as hearing impairment. The management of microtia and aural atresia should improve the aesthetic of the external ear and enhance functional hearing. The reconstruction of the auricle can be performed with autologous rib cartilage or a porous polyethylene framework. Surgeons ideally perform the autologous costal cartilage method at 9 years old or higher considering the development of costal cartilage. For porous polyethylene microtia repair, surgical reconstruction can be performed after 5 years of age. Atresiaplasty can be performed in patients who have normal inner ear function and a well-developed middle ear. The Jahrsdoerfer grading scale is used for assessment of middle ear anatomy and scoring 7 or higher expects good results. The other options for hearing rehabilitation include bone conduction hearing devices or middle ear implants. The surgery for bone conduction devices or middle ear implants can be proposed after 5 years of age. Atresiaplasty is recommended in combination with or after autologous rib graft microtia repair and before porous polyethylene microtia repair. The implantation of the hearing devices should not interfere with auricular reconstruction. It can be performed after autologous rib graft microtia repair or combined with ear elevation.
ņä£ ļĪĀņäĀņ▓£ņä▒ ņÖĖņØ┤ļÅä ĒÅÉņćäņ”ØĻ│╝ ņåīņØ┤ņ”ØņØĆ ņÖĖņØ┤ņØś ļ╣äņĀĢņāüņĀü ļ░£ļŗ¼ļĪ£ ļéśĒāĆļéśļŖö ņŗ¼ĒĢ£ ņÖĖņØ┤ĻĖ░ĒśĢņØ┤ļ®░ ņØ╝ņĖĪņä▒ņ£╝ļĪ£ ļ░£ņāØĒĢśļŖö Ļ▓ĮņÜ░Ļ░Ć ĒØöĒĢśļŗż. ņåīņØ┤ņ”ØņØĆ ļīĆļץ 10000ļ¬ģņØś ņČ£ņāØņĢä ņżæ 1-20ļ¬ģņŚÉņä£ ļéśĒāĆļéśļ®░ ļé©ņĢäņŚÉņä£ 2ļ░░ ņĀĢļÅä ĒØöĒĢśĻ│Ā ņĢäņŗ£ņĢł, Ē׳ņŖżĒī©ļŗē, ļČüļ»Ė ņøÉņŻ╝ļ»╝ņŚÉņä£ ļåÆņØĆ ņ£Āļ│æļźĀņØä ļ│┤ņØĖļŗż[1]. ņåīņØ┤ņ”ØņØĆ ņäĀņ▓£ņä▒ ņÖĖņØ┤ļÅä ĒÅÉņćäņ”ØĻ│╝ ĒØöĒĢśĻ▓ī ļÅÖļ░śļÉśļ®░ ņØ┤Ļ░£ņØś ĻĖ░ĒśĢņŚÉ ļ╣äļĪĆĒĢśņŚ¼ ņÖĖņØ┤ļÅä ĻĖ░ĒśĢļÅä ļ╣äņŖĘĒĢ£ ņĀĢļÅäļĪ£ ļéśĒāĆļé£ļŗż[2]. ņżæņØ┤ ĻĄ¼ņĪ░ļ¼╝ņØĆ ņÖĖņØ┤ņÖĆ ļ░£ņāØĒĢÖņĀü ĻĖ░ņøÉņØ┤ ņĀ£1, 2 ņāłĻČü(branchial arch)ņ£╝ļĪ£ ļÅÖņØ╝ĒĢśņŚ¼ ņÖĖņØ┤ ĻĖ░ĒśĢĻ│╝ ĒĢ©Ļ╗ś ņżæņØ┤ ĻĖ░ĒśĢļÅä ļÅÖļ░śļÉĀ ņłś ņ׳ņ£╝ļéś ļé┤ņØ┤ļŖö ļ░£ņāØĒĢÖņĀü ĻĖ░ņøÉņØ┤ ļŗżļź┤ļ»ĆļĪ£ ļé┤ņØ┤ ĻĖ░ĒśĢņØ┤ ĒĢ©Ļ╗ś ļéśĒāĆļéśļŖö Ļ▓ĮņÜ░ļŖö ļō£ļ¼╝ļŗż[3]. ņ¢æņĖĪņä▒ ņåīņØ┤ņ”ØņØś Ļ▓ĮņÜ░ ļŗżļźĖ ĻĖ░ĒśĢĻ│╝ ĒØöĒĢśĻ▓ī ļÅÖļ░śļÉĀ ņłś ņ׳ņ£╝ļ®░ ņĢłļ®┤Ļ░łļ”╝ņ”Ø(facial cleft), ņåīņĢłĻĄ¼(microphthalmia), ĒĢśņĢģĻ│© ļ░£ņ£ĪļČĆņĀäņ”Ø(mandibular hypoplasia), ņ▓ÖņČöņØ┤ņāü(vertebral anomalies), ļŗżņ¦Ćņ”Ø(polydactyly)ņØ┤ ļéśĒāĆļéĀ ņłś ņ׳ļŗż[4]. ņØ┤Ļ░£ ļ░Å ņÖĖņØ┤ļÅä ĻĖ░ĒśĢņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ ļ»ĖņÜ®ņĀü ļ¼ĖņĀ£ļ┐Éļ¦ī ņĢäļŗłļØ╝ ņĀüņĀłĒĢ£ ņ▓ŁĻ░ü ņ×¼ĒÖ£ņØ┤ ĒĢäņÜöĒĢśļ»ĆļĪ£ ņ▓ŁļĀź ĒÜīļ│ĄņØä Ļ│ĀļĀżĒĢ£ ņĀüņĀłĒĢ£ ņÖĖņØ┤ņ×¼Ļ▒┤ņłĀņŚÉ ļīĆĒĢ£ ņØ┤ĒĢ┤Ļ░Ć ĒĢäņÜöĒĢśļŗż. ņØ┤Ļ░£ ņ×¼Ļ▒┤ņØä ņ£äĒĢśņŚ¼ ņ×ÉĻ░ĆļŖæņŚ░Ļ│©, ņØĖĻ│Ąņä▒ĒśĢņØ┤ņŗØļ¼╝(alloplastic implants), ņØĖĻ│Ąļ│┤ĒśĢļ¼╝(prosthesis)ņØä ņØ┤ņÜ®ĒĢĀ ņłś ņ׳ļŗż. ņ×ÉĻ░ĆļŖæņŚ░Ļ│©ņØä ņØ┤ņÜ®ĒĢ£ ļ░®ļ▓ĢņØ┤ ļäÉļ”¼ ņé¼ņÜ®ļÉśĻ│Ā ņ׳ņ£╝ļ®░ Tanzer [5]Ļ░Ć ņłĀĻĖ░ļź╝ ļ│┤Ļ│ĀĒĢ£ ņØ┤ĒøäļĪ£ Brent [6]ņÖĆ Nagata [7]ņŚÉ ņØśĒĢ┤ ņłĀĻĖ░ņØś ļ░£ņĀäņØ┤ ņØ┤ļŻ©ņ¢┤ņĪīļŗż. ņŚ░Ļ│© ņ▒äņĘ©ļź╝ ņ£äĒĢ£ Ļ│ĄņŚ¼ļČĆ ļ¼ĖņĀ£ ļ░Å ļŖæņŚ░Ļ│© ņĪ░Ļ░üņØś ņ¢┤ļĀżņøĆņ£╝ļĪ£ MedporņÖĆ Ļ░ÖņØĆ ņØĖĻ│Ąņä▒ĒśĢ ņØ┤ņŗØļ¼╝ņØä ņØ┤ņÜ®ĒĢ£ ņØ┤Ļ░£ ņ×¼Ļ▒┤ļÅä ņŗ£Ē¢ēļÉśĻ│Ā ņ׳ņ£╝ļéś ņāüļīĆņĀüņ£╝ļĪ£ ļåÆņØĆ ļģĖņČ£ļźĀ(exposure rates)ņØä Ļ░Ćņ¦äļŗż[8]. ņäĀņ▓£ņä▒ ņÖĖņØ┤ļÅä ĒÅÉņćäņ”ØņØĆ ņÖĖņØ┤ļÅä ņä▒ĒśĢņłĀ ļśÉļŖö ņØ┤ņŗØĒśĢ ņ▓ŁĻ░üņןņ╣śļź╝ ņØ┤ņÜ®ĒĢ£ ņ▓ŁĻ░üņ×¼ĒÖ£ņØä ņŗ£Ē¢ēĒĢĀ ņłś ņ׳ļŗż. ņ¢æņĖĪņä▒ ņÖĖņØ┤ļÅä ĒÅÉņćäņ”ØņØś Ļ▓ĮņÜ░ ņ¢Ėņ¢┤ ļ░£ļŗ¼ņØä ņ£äĒĢśņŚ¼ Ļ░ĆļŖźĒĢ£ ļ╣ĀļźĖ ņŗ£ĻĖ░ņŚÉ ņåīĒöäĒŖĖļ░┤ļō£ļéś ļČĆņ░®ĒśĢ Ļ│©ļÅä ļ│┤ņ▓ŁĻĖ░ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņ▓ŁĻ░üņ×¼ĒÖ£ Ēøä ņĀüņĀłĒĢ£ ņŗ£ĻĖ░ņŚÉ ņÖĖņØ┤ļÅä ņä▒ĒśĢņłĀ ļśÉļŖö ņ▓ŁĻ░üņןņ╣ś ņØ┤ņŗØņłĀņØä ņŗ£Ē¢ēĒĢ£ļŗż. ņÖĖņØ┤ļÅä ņä▒ĒśĢņłĀņØĆ ļ»ĖņÜ®ņĀüņ£╝ļĪ£ ņĀĢņāü ņÖĖņØ┤ļÅäļź╝ ĒÜīļ│ĄĒĢĀ ņłś ņ׳ņ£╝ļéś ņłĀĻĖ░ņØś ņ¢┤ļĀżņøĆĻ│╝ ĒĢ®ļ│æņ”Ø ļ░Å ņāüļīĆņĀüņ£╝ļĪ£ ļé«ņØĆ ņ▓ŁļĀźĻ░£ņäĀ ņä▒Ļ│ĄļźĀ ļō▒ņ£╝ļĪ£ ņ▓ŁĻ░üņןņ╣ś ņØ┤ņŗØņłĀņØä ņŗ£Ē¢ēĒĢśĻĖ░ļÅä ĒĢ£ļŗż[9]. ļ│Ė ņóģņäżņŚÉņä£ļŖö ņäĀņ▓£ņä▒ ņÖĖņØ┤ļÅä ĒÅÉņćäņ”ØĻ│╝ ņåīņØ┤ņ”ØņØä Ļ░Ćņ¦ä ĒÖśņ×ÉņØś ņ╣śļŻīļź╝ ņ£äĒĢ£ ņÖĖņØ┤ ņ×¼Ļ▒┤Ļ│╝ ņĀüņĀłĒĢ£ ņ▓ŁĻ░üņ×¼ĒÖ£ņŚÉ ļīĆĒĢśņŚ¼ ņĢīņĢäļ│┤Ļ│Āņ×É ĒĢ£ļŗż.
ļ│Ė ļĪĀņåīņØ┤ņ”Ø ļ░Å ņäĀņ▓£ņä▒ ņÖĖņØ┤ļÅä ĒÅÉņćäņ”ØņØś ļČäļźśņåīņØ┤ņ”ØņØĆ ļ╣äņĀĢņāüņĀüņØĖ ņ×æņØĆ ņØ┤Ļ░£ļź╝ ļ£╗ĒĢśļ®░, Weerda [10]ļŖö ņŗ¼ĒĢ£ ņĀĢļÅäņŚÉ ļö░ļØ╝ 4ļŗ©Ļ│äļĪ£ ļČäļźśĒĢśņśĆļŗż. 1ļŗ©Ļ│äļŖö ņĀĢņāü ļ¬©ņ¢æņØ┤ļéś Ēü¼ĻĖ░Ļ░Ć ņĀüņØĆ Ļ▓ĮņÜ░ņØ┤ļ®░ 2ļŗ©Ļ│äļŖö ņØ┤Ļ░£Ļ░Ć ņĀ£ļīĆļĪ£ ļ░£ļŗ¼ĒĢśņ¦Ć ļ¬╗ĒĢśĻ│Ā ĻĖ░ĒśĢņØ┤ ņ׳ņ£╝ļéś ļČĆļČäņĀüņ£╝ļĪ£ ĻĄ¼ņĪ░ļ¼╝ņØ┤ ļé©ņĢäņ׳ļŖö Ļ▓ĮņÜ░ņØ┤ļŗż. 3ļŗ©Ļ│äļŖö ļĢģņĮ®(peanut) ļ¬©ņ¢æņØś ĻĘĆļĪ£ ņĢĮĻ░äņØś ņŚ░Ļ│©ņØä ĒżĒĢ©ĒĢ£ ņ×æņØĆ ļŹ®ņ¢┤ļ”¼ ĒśĢĒā£ņØ┤Ļ│Ā ļ¼┤ņØ┤ņ”Ø(anotia)ņØś Ļ▓ĮņÜ░ 4ļŗ©Ļ│äļĪ£ ļČäļźśĒĢśņśĆļŗż(Fig. 1). Nagata [7]ņŚÉ ņØśĒĢ£ ņØ┤Ļ░£ ļČäļźśļ▓ĢļÅä ĒØöĒĢśĻ▓ī ņé¼ņÜ®ļÉśļ®░ ņØ┤ņłśĒśĢ(lobule type), ņØ┤Ļ░£Ļ░ĢĒśĢ(concha type), ņåīņØ┤Ļ░£Ļ░ĢĒśĢ(small concha type) ņäĖ Ļ░Ćņ¦ĆļĪ£ ļČäļźśĒĢśņśĆļŗż. ņØ┤ņłśĒśĢņØĆ ņØ┤ņłśļŖö ļé©ņĢä ņ׳ņ£╝ļéś ņØ┤Ļ░£Ļ░Ģ, ņÖĖņØ┤ļÅä, ņØ┤ņŻ╝Ļ░Ć ņĪ┤ņ×¼ĒĢśņ¦Ć ņĢŖĻ│Ā ņāüļČĆĻĄ¼ņĪ░ņØś ĻĖ░ĒśĢņØ┤ ņŗ¼ĒĢ£ ĒśĢĒā£ņØ┤ļ®░ WeerdaņØś ļČäļźśņāü 3ļŗ©Ļ│äņŚÉ ĒĢ┤ļŗ╣ĒĢ£ļŗż. ņØ┤Ļ░£Ļ░ĢĒśĢņØĆ ņØ┤ņłś, ņØ┤Ļ░£Ļ░Ģ, ņÖĖņØ┤ļÅä, ņØ┤ņŻ╝, ņŻ╝Ļ░ä ņĀłĒØö(incisura tragica)ņØ┤ ņØ╝ļČĆ ņĪ┤ņ×¼ĒĢśļŖö Weerda 2ļŗ©Ļ│äņŚÉ ĒĢ┤ļŗ╣ĒĢśļŖö Ļ▓ĮĒĢ£ ĒśĢĒā£ņØś ĻĖ░ĒśĢņØ┤ļŗż. ņåīņØ┤Ļ░£Ļ░ĢĒśĢņØĆ ņāüļČĆĻĄ¼ņĪ░ņÖĆ ņØ┤ņłśņØś ņØ╝ļČĆļ¦ī ļé©ņĢä ņ׳ņ£╝ļ®░ ņØ┤Ļ░£Ļ░ĢņØś ņ×æņØĆ ĒĢ©ļ¬░ ņ×ÉĻĄŁņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ņØ┤ļŗż. ņÖĖņØ┤ļÅä ĻĖ░ĒśĢņØś ļČäļźśļŖö Ēśæņ░®ĒśĢ(type A, stenosis), ļČĆļČä ĒÅÉņćäĒśĢ(type B, partial atresia), ņÖäņĀä ĒÅÉņćäĒśĢ(type C, total atresia)ņ£╝ļĪ£ ļéśļē£ļŗż(Fig. 2) [11]. Ēśæņ░®ĒśĢņØĆ Schuknecht BĒśĢ, Weerda AĒśĢņŚÉ ĒĢ┤ļŗ╣ĒĢśļ®░, ņÖĖņØ┤ļÅä ņŚ░Ļ│©ļČĆ ļśÉļŖö Ļ│©ļČĆ ņØ╝ļČĆļČäņØ┤ ņóüņĢäņĀĖ ņ׳ļŖö ņāüĒā£ļĪ£ Ļ│Āļ¦ēņØ┤ ņĪ┤ņ×¼ĒĢśļéś ņĀĢņāüļ│┤ļŗż ņ×æņØĆ ĒśĢĒā£ņØ┤ļ®░, ņØ┤ņåīĻ│©ņØĆ ņĀĢņāüņĀüņ£╝ļĪ£ ļ░£ļŗ¼ļÉśņ¢┤ ņ׳ņ£╝ļéś ņóģņóģ Ļ│ĀņĀĢļÉśņ¢┤ Ļ▓ĮļÅä ļ░Å ņżæļō▒ļÅä ņĀäņØīņä▒ ļé£ņ▓ŁņØä ļéśĒāĆļéĖļŗż. ļČĆļČä ĒÅÉņćäĒśĢņØĆ Weerda BĒśĢņŚÉ ĒĢ┤ļŗ╣ĒĢśļ®░, ņŚ░Ļ│©ļČĆ ļśÉļŖö Ļ│©ļČĆņØś ņØ╝ļČĆĻ░Ć ņĪ┤ņ×¼ĒĢśļéś Ļ│©ĒÅÉņćäĒīÉ(bony atretic plate)ņØ┤ ņ׳ņ£╝ļ®░, Ļ│Āļ¦ēņØ┤ ņŚåĻ▒░ļéś ĒØöņĀüļ¦ī ņĪ┤ņ×¼ĒĢśļŖö Ļ▓ĮņÜ░ļĪ£ņä£ ņżæļō▒ļÅä ļśÉļŖö ņżæļō▒Ļ│ĀļÅäņØś ņĀäņØīņä▒ ļé£ņ▓ŁņØä ļéśĒāĆļéĖļŗż. ņÖäņĀä ĒÅÉņćäĒśĢņØĆ Schuknecht C, DĒśĢ, Weerda CĒśĢņŚÉ ĒĢ┤ļŗ╣ĒĢśļ®░, ņÖĖņØ┤ļÅäĻ░Ć Ļ│©ĒÅÉņćäĒīÉņ£╝ļĪ£ ņÖäņĀäņØ┤ ļ¦ēĒśĆ ņŚ░Ļ│©ļČĆņÖĆ Ļ│©ļČĆ, Ļ│Āļ¦ēņØ┤ ņĪ┤ņ×¼ĒĢśņ¦Ć ņĢŖļŖö Ļ▓ĮņÜ░ņØ┤ļ®░, ņżæņØ┤ ĻĄ¼ņĪ░ļ¼╝ņØś ļ░£ļŗ¼ņØ┤ ņĢłļÉśņ¢┤ ņ׳ņ¢┤ ņżæļō▒ļÅä ļśÉļŖö ņżæļō▒Ļ│ĀļÅäņØś ņĀäņØīņä▒ ļé£ņ▓ŁņØä ļéśĒāĆļéĖļŗż.
ņåīņØ┤ņ”ØņØś ņ╣śļŻīņåīņØ┤ņ”ØņØś ņ×¼Ļ▒┤ ļ░®ļ▓ĢņØĆ ņ×ÉĻ░ĆļŖæņŚ░Ļ│©ņØä ņØ┤ņÜ®ĒĢśņŚ¼ ņØ┤Ļ░£ĻĖ░ĒŗĆ(framework)ņØä ņĀ£ņ×æĒĢśļŖö ļ░®ļ▓ĢĻ│╝ Medpor Ļ░ÖņØĆ ņØĖĻ│Ąņä▒ĒśĢņØ┤ ņŗØļ¼╝ņØä ņØ┤ņÜ®ĒĢśļŖö ļ░®ļ▓Ģ, ņØĖĻ│Ąļ│┤ĒśĢļ¼╝ņØä ņØ┤ņÜ®ĒĢśļŖö ļ░®ļ▓ĢņØ┤ ņ׳ļŗż. ņ×ÉĻ░ĆļŖæņŚ░Ļ│©ņØä ņØ┤ņÜ®ĒĢśļŖö ļ░®ļ▓ĢņØĆ ņØ┤Ļ░£ĻĖ░ĒŗĆņØś ņĪ░Ļ░üņØä ņ£äĒĢśņŚ¼ ņČ®ļČäĒĢ£ ļŖæņŚ░Ļ│© ļ░£ļŗ¼ņØ┤ ņØ┤ļŻ©ņ¢┤ņ¦ĆļŖö ļ¦ī 9ņäĖ ņØ┤ĒøäņŚÉ ņŗ£Ē¢ēĒĢśļŖö Ļ▓āņØ┤ ņóŗņ£╝ļ®░ ĒØēĻ│ĮņØś ļæśļĀłĻ░Ć 60 cm ņØ┤ņāüņØĖ Ļ▓ĮņÜ░ņŚÉ ņĪ░Ļ░üņØä ņ£äĒĢ£ ņČ®ļČäĒĢ£ ņŚ░Ļ│©ņØä ņ¢╗ņØä ņłś ņ׳ļŗż[12,13]. ņé¼ņČśĻĖ░(12-15ņäĖ)ļŖö ņä▒ņןņØ┤ ļ╣Āļź┤Ļ▓ī ņØ┤ļŻ©ņ¢┤ņ¦Ćļ®┤ņä£ ļŖæņŚ░Ļ│© ņåŹņØ┤ ļ╣ł Ļ▓ĮņÜ░Ļ░Ć ņ׳ņØä ņłś ņ׳ņ£╝ļ»ĆļĪ£ ņØ┤Ļ░£ĻĖ░ĒŗĆņØś Ļ▓ĮļÅäļź╝ Ļ│ĀļĀżĒĢśņŚ¼ ņłśņłĀņØä Ēö╝ĒĢśļŖö Ļ▓āņØ┤ ņóŗĻ│Ā, ņä▒ņØĖņØ┤ ļÉ£ ĒøäņŚÉļŖö ļéśņØ┤Ļ░Ć ļōżņ¢┤Ļ░ÉņŚÉ ļö░ļØ╝ ļŖæņŚ░Ļ│©ņØ┤ ĒāäļĀźņØä ņ×āĻ│Ā ņäØĒÜīĒÖö ļÉĀ ņłś ņ׳ņ£╝ļ»ĆļĪ£ ņ┤łņØīĒīī Ļ▓Ćņé¼ļź╝ ĒåĄĒĢśņŚ¼ ņłśņłĀ ņĀä ĒÖĢņØĖņØ┤ ĒĢäņÜöĒĢśļŗż[11]. ņÖĖņØ┤ļÅä ņä▒ĒśĢņłĀ(atresiaplasty)ņØä ņŗ£Ē¢ēĒĢĀ Ļ▓ĮņÜ░ ņ×ÉĻ░ĆļŖæņŚ░Ļ│© ņØ┤Ļ░£ĻĖ░ĒŗĆņØä ļŹ«ļŖö Ēö╝ĒīÉņØś ĒśłĻ┤ĆļČäĒżļź╝ ļ│┤ņĪ┤ĒĢśĻ│Ā ņ░Įņāü ņ╣śņ£Āļź╝ ņ£äĒĢśņŚ¼ ņØ┤Ļ░£ņ×¼Ļ▒┤ Ēøäļéś ļÅÖņŗ£ņŚÉ ņŗ£Ē¢ēĒĢĀ ņłś ņ׳ļŗż[14]. Medpor Ļ░ÖņØĆ ņØĖĻ│ĄņØ┤ņŗØļ¼╝ņØä ņØ┤ņÜ®ĒĢĀ Ļ▓ĮņÜ░ ļ¦ī 5ņäĖ ņØ┤ĒøäņŚÉ ņŗ£Ē¢ēĒĢĀ ņłś ņ׳ņ£╝ļ®░ ņÖĖņØ┤ļÅä ņä▒ĒśĢņłĀņØ┤ ĒĢäņÜöĒĢ£ Ļ▓ĮņÜ░ ņØ┤Ļ░£ ņ×¼Ļ▒┤ ņĀäņŚÉ ņŗ£Ē¢ēĒĢśņŚ¼ ņØĖĻ│ĄņØ┤ņŗØļ¼╝ņØś Ļ░ÉņŚ╝ ļ░Å ļģĖņČ£(extrusion) ņ£äĒŚśņØä ņżäņØ╝ ņłś ņ׳ļŗż[15].
ņ×ÉĻ░ĆļŖæņŚ░Ļ│©ņØä ņØ┤ņÜ®ĒĢ£ ņØ┤Ļ░£ ņ×¼Ļ▒┤ļ▓ĢņØ┤Ļ░£ņ×¼Ļ▒┤ņØĆ ņłśņłĀ ņłĀĻĖ░ņŚÉ ļö░ļØ╝ 1-4ļŗ©Ļ│äņŚÉ Ļ▒Ėņ│É ļŗżļŗ©Ļ│äļĪ£ ņ¦äĒ¢ēļÉśļ®░ ļ│Ė ņóģņäżņŚÉņä£ļŖö 2ļŗ©Ļ│ä ņłĀņŗØņŚÉ ļīĆĒĢśņŚ¼ ĻĖ░ņłĀĒĢśĻ│Āņ×É ĒĢ£ļŗż. ņłśņłĀ ņĀä ņĀĢņāü ĻĘĆņØś ļ¬©ņ¢æņØä ļ│Ėļ£¼ ĒĢäļ”äĻ│╝ ņ¢æņĖĪņØś ļīĆņ╣ŁņØä ņ£Āņ¦ĆĒĢśĻĖ░ ņ£äĒĢśņŚ¼ ņĀĢņāü ņĖĪņØś ņĮö, ņÖĖņĢłĻ░ü, ĻĄ¼Ļ░ĢĻĄÉļĀ©(oral commissure)ņŚÉņä£ ĻĘĆĻ╣īņ¦ĆņØś Ļ▒░ļ”¼ļź╝ ņĖĪņĀĢĒĢ┤ ļæöļŗż. 1ņ░© ņłśņłĀņŚÉņä£ 6ļ▓łņŚÉņä£ 9ļ▓łĻ╣īņ¦ĆņØś ļŖæņŚ░Ļ│©ņØä ĻĖ░ĒØē ļ░Å ĒśłĒØē ļō▒ņØś ĒĢ®ļ│æņ”ØņØä ņśłļ░®ĒĢśĻĖ░ ņ£äĒĢśņŚ¼ ņĢ×ņ¬Į ņŚ░Ļ│©ļ¦ēņØĆ ņ£Āņ¦ĆĒĢ£ ņ▒äļĪ£ ļÆżņ¬Į ņŚ░Ļ│©ļ¦ēņØĆ ļ░Ģļ”¼ĒĢśņŚ¼ ĒØēĻ░Ģ ņ¬ĮņŚÉ ļČÖņŚ¼ ļåōņØĆ ņāüĒā£ļĪ£ ņ▒äņĘ©ĒĢ£ļŗż. ļ»Ėļ”¼ ņżĆļ╣äļÉ£ ņĀĢņāü ĻĘĆ ļ¬©ņ¢æņØś ĒĢäļ”äņØä ņØ┤ņÜ®ĒĢśņŚ¼ ņØ┤Ļ░£ĻĖ░ĒŗĆņØä ņĪ░Ļ░üĒĢśļ®░ ļČÖņ¢┤ņ׳ļŖö ņāüĒā£ņØś 6ļ▓łĻ│╝ 7ļ▓ł Ēś╣ņØĆ 7ļ▓łĻ│╝ 8ļ▓ł ļŖæņŚ░Ļ│©ņØä ņØ┤ņÜ®ĒĢśņŚ¼ ļ│Ėņ▓┤(base)ļź╝ ļ¦īļōżĻ│Ā 8ļ▓ł, 9ļ▓ł ļ░Å ļéśļ©Ėņ¦Ć ļŖæņŚ░Ļ│©ņØä ņØ┤ņÜ®ĒĢśņŚ¼ ņØ┤ļź£Ļ│╝ ļīĆņØ┤ļź£ ļ░Å ņØ┤ņŻ╝ļź╝ ņĪ░Ļ░üĒĢ£ļŗż. ļé©ņØĆ ņŚ░Ļ│©ņØĆ Ļ│ĄņŚ¼ļČĆņŚÉ ļ│┤Ļ┤ĆĒĢśņŚ¼ 2ņ░© ņłśņłĀ ņŗ£ ņØ┤ņÜ®ĒĢ£ļŗż. ņåīņØ┤ņ”ØņØś ļ¬©ņ¢æņŚÉ ļö░ļØ╝ ņØ┤ņłśņØś ņĀäņ£ä(lobule transposition)ļź╝ Ļ│ĀļĀżĒĢśņŚ¼ ņĀüņĀłĒĢ£ ņĀłĻ░£ļź╝ ņŗ£Ē¢ēĒĢśļ®░ ņåīņØ┤ņ”Ø ĻĄ¼ņĪ░ ļé┤ņØś ļé©ņĢäņ׳ļŖö ņŚ░Ļ│©ņØĆ ņĀ£Ļ▒░ĒĢ£ļŗż. ņĪ░Ļ░üļÉ£ ņØ┤Ļ░£ ĻĖ░ĒŗĆņØä ņéĮņ×ģĒĢśĻĖ░ ņ£äĒĢśņŚ¼ ņĮö, ņÖĖņĢłĻ░ü, ĻĄ¼Ļ░ĢĻĄÉļĀ©ņŚÉņä£ ĻĘĆĻ╣īņ¦ĆņØś Ļ▒░ļ”¼ļź╝ Ļ│ĀļĀżĒĢśņŚ¼ ņĀüņĀłĒĢ£ ņéĮņ×ģ ņ£äņ╣śņŚÉ Ēö╝ĒĢś ļ░Ģļ”¼ Ēøä Ēżņ╝ōņØä ļ¦īļōĀļŗż. Ēö╝ĒĢś ļ░Ģļ”¼ ņŗ£ Ēö╝ļČĆ ņĪ░ņ¦üņØä 1.5-2.0 mm ļæÉĻ╗śļĪ£ ņ£Āņ¦ĆĒĢśņŚ¼ Ēö╝ĒĢśĒśłĻ┤Ćņ┤Ø(subdermal vascular plexus)ņØ┤ ņåÉņāüļ░øņ¦Ć ņĢŖĻ▓ī ĒĢśĻ│Ā ņØ╝ļČĆ Ēö╝ļČĆņÖĆ Ēö╝ĒĢśņĪ░ņ¦üņØä ņŚ░Ļ▓░ĒĢśļŖö ņ£ĀĻ▓Į(pedicle)ņØä ļé©ĻĖ░ļ®┤ ĒśłņĢĪĻ│ĄĻĖēņØä ļ│┤ļŗż ņøÉĒÖ£ĒĢśĻ▓ī ĒĢĀ ņłś ņ׳ļŗż. ņżĆļ╣äļÉ£ ņØ┤Ļ░£ĻĖ░ĒŗĆņØä Ēö╝ļČĆ Ēżņ╝ōņ£╝ļĪ£ ņéĮņ×ģĒĢ£ Ēøä ņØīņĢĢņØ┤ Ļ▒Ėļ”┤ ņłś ņ׳ļÅäļĪØ Ēö╝ļČĆļź╝ ļ┤ēĒĢ®ĒĢśĻ│Ā Ēö╝ļČĆņŚÉ ņ¦Ćļéśņ╣£ ņןļĀź(tension)ņØ┤ Ļ▒Ėļ”¼ņ¦Ć ņĢŖļŖöņ¦Ć ĒÖĢņØĖĒĢ£ļŗż. Ēö╝ļČĆ ļ┤ēĒĢ® ņŗ£ ņØ┤ņłśņØś ņĀäņ£äļź╝ ļÅÖņŗ£ņŚÉ ņŗ£Ē¢ēĒĢĀ ņłś ņ׳ņ£╝ļ®░ ņČöĒøäņŚÉ ļŗ©Ļ│äņĀüņ£╝ļĪ£ ņŗ£Ē¢ēĒĢĀ ņłśļÅä ņ׳ļŗż. ļ░░ņĢĪĻ┤ĆņØä ņØ┤Ļ░£ĻĖ░ĒŗĆ ņŻ╝ļ│ĆņŚÉ ļäŻņØĆ Ēøä ņØīņĢĢņØä Ļ▒Ėņ¢┤ ņØ┤Ļ░£ĻĖ░ĒŗĆņŚÉ Ēö╝ļČĆĻ░Ć ņ£Āņ░®ļÉśņ¢┤ ļ¬©ņ¢æņØä ņ£Āņ¦Ć(skin coaption)ĒĢśļÅäļĪØ ĒĢ£ļŗż. ļ░öņäĖļ”░ Ļ▒░ņ”ł ļō▒ņ£╝ļĪ£ ņØ┤Ļ░£ņØś ņŻ╝ļ”äņØä ļö░ļØ╝ Ēī©Ēé╣ņØä ņŗ£Ē¢ēĒĢśļ®░ ņ¦Ćļéśņ╣£ ņĢĢļ░ĢņØ┤ ļÉśņ¦Ć ņĢŖļÅäļĪØ ĒĢ£ļŗż(Fig. 3). ņØ┤Ļ░£ Ļ▒░ņāüņØä ņ£äĒĢ£ 2ņ░© ņłśņłĀņØĆ ņØ╝ļ░śņĀüņ£╝ļĪ£ 1ņ░© ņłśņłĀ Ēøä 6Ļ░£ņøöņŚÉ ņŗ£Ē¢ēĒĢśļ®░ ņ▓½ ļ▓łņ¦Ė ņłśņłĀ Ēøä ļ¬©ņ¢æņØ┤ ņóŗņ¦Ć ņĢŖĻ▒░ļéś ĒÖśņ×ÉĻ░Ć ļČłļ¦īņĪ▒ĒĢ£ Ļ▓ĮņÜ░ļŖö ņØ┤Ļ░£ Ļ▒░ņāüņØä ĒĢśņ¦Ć ņĢŖļŖö Ļ▓āņØ┤ ņóŗļŗż. ņłśņłĀ ņĀäņŚÉ ļÅäĒöīļ¤¼ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņ▓£ņĖĪļæÉļÅÖļ¦ź(superficial temporal artery)ņØś ņŻ╝Ē¢ēņØä ĒÖĢņØĖĒĢśĻ│Ā ņĖĪļæÉļæÉņĀĢĻĘ╝ļ¦ēĒö╝ĒīÉ(temporoparietal fascia flap)ņØś ļÅäņĢł ņ£äņ╣śļź╝ Ļ▓░ņĀĢĒĢ£ļŗż. ņØ┤Ļ░£ĻĖ░ĒŗĆņØś Ļ▒░ņāüņØä ņ£äĒĢśņŚ¼ ņØ┤ļź£ 5 mm ņÖĖņĖĪņŚÉ ņĀłĻ░£ļź╝ ĒĢśĻ│Ā, ļģĖņČ£ļÉ£ ņŚ░Ļ│©ņØä ļŹ«ņØä Ēö╝ĒīÉņØä ļ¦īļōżĻĖ░ ņ£äĒĢ┤ ņĖĪļæÉļæÉņĀĢĻĘ╝ ņ£äņŚÉ ņĀüņĀłĒĢ£ ņĀłĻ░£ļź╝ ņŗ£Ē¢ēĒĢ£ļŗż. ņĀĢņāü ĻĘĆņØś ļåÆņØ┤ļź╝ Ļ│ĀļĀżĒĢśņŚ¼ ņØ┤Ļ░£ĻĖ░ĒŗĆ ņĢäļלņŚÉ ņéĮņ×ģĒĢĀ ņŚ░Ļ│© ļĖöļĪØņØä ņĪ░Ļ░üĒĢśĻ│Ā ļ│┤ĒåĄ ļåÆņØ┤ļŖö 10-12 mm ņĀĢļÅäĻ░Ć ļÉśĻ▓ī ĒĢ£ļŗż. ņŚ░Ļ│© ļĖöļĪØņØä ĒØ░ņāē 4-0 nylonņØä ņØ┤ņÜ®ĒĢśņŚ¼ ļ┤ēĒĢ®ĒĢśĻ│Ā ņĖĪļæÉļæÉņĀĢĻĘ╝ļ¦ēĒö╝ĒīÉņØä Ļ▒░ņāüĒĢśņŚ¼ ņŚ░Ļ│© ļĖöļĪØņØä ļæśļ¤¼ņŗĖĻ▓ī ļ┤ēĒĢ®ĒĢ£ļŗż. ĒøäņØ┤Ļ░£ ņĀłĻ░£ņäĀ Ēøäļ░®ņ£╝ļĪ£ ņĖĪļæÉļČĆ ļ░Å ņ£Āņ¢æĻ│© ļČĆņ£äņØś Ēö╝ĒĢśņĪ░ņ¦üņØä 3 cm ņĀĢļÅä Ēö╝ĒĢś ļ░Ģļ”¼ĒĢśņŚ¼ ņĢ×ņ¬Įņ£╝ļĪ£ ļŗ╣ĻĖ┤ Ēøä ļ┤ēĒĢ®ĒĢ©ņ£╝ļĪ£ņŹ© Ēö╝ļČĆ ņØ┤ņŗØĒĢĀ ļČĆņ£äļź╝ ņżäņØ┤Ļ│Ā, ņäĖĒś£ļČĆ ļō▒ņŚÉņä£ ņĀäņĖĄĒö╝ļČĆ ņØ┤ņŗØĒÄĖ(full-thickness skin graft)ņØä ņ▒äņĘ©ĒĢśņŚ¼ ņØ┤Ļ░£ĻĖ░ĒŗĆ Ļ▒░ņāü Ēøä ņāØĻĖ┤ Ēö╝ļČĆ Ļ▓░ņåÉ ļČĆņ£äņŚÉ ņØ┤ņŗØ Ēøä Ļ▒░ņ”łļź╝ ļīĆĻ│Ā tie-overļ▓ĢņØä ņØ┤ņÜ®ĒĢśņŚ¼ Ļ│ĀņĀĢĒĢ£ļŗż(Fig. 4).
ņäĀņ▓£ņä▒ ņÖĖņØ┤ļÅä ĒÅÉņćäņ”ØņØś ņ╣śļŻīņÖĖņØ┤ļÅä ĒÅÉņćäņ”Ø ņ╣śļŻīļŖö ņ▓ŁļĀź ĒÜīļ│ĄņØ┤ ņØ╝ņ░© ļ¬®Ēæ£ņØ┤ĻĖ░ ļĢīļ¼ĖņŚÉ ņłĀņĀä ņ▓ŁļĀźĻ▓Ćņé¼ļź╝ ĒåĄĒĢśņŚ¼ ņĀĢņāü ļé┤ņØ┤ ĻĖ░ļŖźņØä ĒÖĢņØĖĒĢ┤ņĢ╝ ĒĢśļ®░, ņĖĪļæÉĻ│© CT ņ┤¼ņśüņØä ĒåĄĒĢśņŚ¼ ņżæņØ┤Ļ░ĢņØś ļ░£ļŗ¼ņāüĒā£ļź╝ ĒÖĢņØĖĒĢśļŖö Ļ▓āņØ┤ ņżæņÜöĒĢśļŗż. ņĖĪļæÉĻ│© CTļŖö ņ£Āņ¢æĻ│©ņØś ĒĢ©ĻĖ░ĒÖöņÖĆ ņÖĖņØ┤Ļ░Ć ļ░£ļŗ¼ļÉśļŖö ņŗ£ĻĖ░ļź╝ Ļ│ĀļĀżĒĢśņŚ¼ ņĢĮ 5ņäĖĻ▓ĮņŚÉ ņŗ£Ē¢ēĒĢśļ®░ ņżæņØ┤ ļ░Å ņ£Āņ¢æĻ│©ņØś ĒĢ©ĻĖ░ĒÖö, ņØ┤ņåīĻ│©, ņĢłļ®┤ņŗĀĻ▓Į, ņ¦äņŻ╝ņóģ ņ£Āļ¼┤ ļō▒ņØä ĒÅēĻ░ĆĒĢ£ļŗż[16]. ņÖĖņØ┤ļÅä ņä▒ĒśĢņłĀņØĆ ļé┤ņØ┤ ĻĖ░ļŖźņØ┤ ņĀĢņāüņØ┤Ļ│Ā ņżæņØ┤ņØś ļ░£ļŗ¼ņØ┤ ņל ļÉśņ¢┤ ņ׳ņØä ļĢī ņŗ£Ē¢ēĒĢĀ ņłś ņ׳ļŗż. ņżæņØ┤ ļ░£ļŗ¼ņØś ĒÖĢņØĖņØĆ Jahrsdoerfer ņĀÉņłś ņ▓┤Ļ│äļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ĒÅēĻ░ĆĒĢśļ®░ 7ņĀÉ ņØ┤ņāüņØĖ Ļ▓ĮņÜ░ ņÖĖņØ┤ļÅä ņä▒ĒśĢņłĀņØä ņŗ£Ē¢ēĒĢśļŖö Ļ▓āņØ┤ ņóŗņ£╝ļ®░ 5ņĀÉ ņØ┤ĒĢśņØ┤Ļ▒░ļéś ļé┤ņØ┤ ĻĖ░ļŖźņØ┤ ļ╣äņĀĢņāüņØĖ Ļ▓ĮņÜ░ ņÖĖņØ┤ļÅä ņä▒ĒśĢņłĀ Ēøä ņ▓ŁļĀźņØś ĒÜīļ│ĄņØä ĻĖ░ļīĆĒĢśĻĖ░ ņ¢┤ļĀĄļŗż[17]. ņÖĖņØ┤ļÅä ņä▒ĒśĢņłĀ Ēøä ņ▓ŁļĀź ņŚŁņ╣śĻ░Ć 30 dB ļ»Ėļ¦īņ£╝ļĪ£ ĒśĖņĀäļÉśņ¢┤ ņ▓ŁĻ░üņ×¼ĒÖ£ņŚÉ ņä▒Ļ│ĄĒĢ£ Ļ▓ĮņÜ░ļŖö 60.3% ņĀĢļÅäļĪ£ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż[18]. ņżæņØ┤ ļ░£ļŗ¼ņØ┤ ņóŗņ¦Ć ņĢŖņĢä ņÖĖņØ┤ļÅä ņä▒ĒśĢņłĀņØś ņśłĒøäĻ░Ć ļČłļ¤ēĒĢĀ Ļ▓āņ£╝ļĪ£ ņśłņāüļÉśļŖö Ļ▓ĮņÜ░ņŚÉļŖö Ļ│©ņĀäļÅä ļ░Å ņżæņØ┤ ņØ┤ņŗØĒśĢ ņןņ╣śļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņ▓ŁĻ░üņ×¼ĒÖ£ņØä ņŗ£Ē¢ēĒĢĀ ņłś ņ׳ņ£╝ļ®░, ņ£ĀņåīņĢäĻĖ░ņŚÉļŖö ņåīĒöäĒŖĖ ļ░┤ļō£ļéś ļČĆņ░®ĒśĢņØś Ļ│©ļÅäļ│┤ņ▓ŁĻĖ░ļź╝ ņ░®ņÜ® Ēøä ļ¦ī 5ņäĖ ņØ┤ĒøäņŚÉ Ļ│©ļÅäļ│┤ņ▓ŁĻĖ░ ņØ┤ņŗØņłĀņØä ņŗ£Ē¢ēĒĢĀ ņłś ņ׳ļŗż. ĒŖ╣Ē׳, ņ¢æņĖĪ ņÖĖņØ┤ļÅä ĒÅÉņćäņ”ØņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ ņ¢Ėņ¢┤ļ░£ļŗ¼ņØä ņ£äĒĢ┤ņä£ ņāØĒøä 6Ļ░£ņøö ņØ┤ņĀäņŚÉ ņåīĒöäĒŖĖļ░┤ļō£ ļśÉļŖö ļČĆņ░®ĒśĢ Ļ│©ļÅäļ│┤ņ▓ŁĻĖ░ ņ░®ņÜ®ņØ┤ ĒĢäņÜöĒĢśļŗż[11]. Ļ│©ļÅäļ│┤ņ▓ŁĻĖ░ ņØ┤ņŗØņłĀņØä ņŗ£Ē¢ēĒĢĀ Ļ▓ĮņÜ░ ņåīņØ┤ņ”Ø ņ×¼Ļ▒┤ņØä Ļ│ĀļĀżĒĢ£ ņןņ╣śņØś ņØ┤ņŗØņØ┤ ĒĢäņÜöĒĢśļŗż. ņ▓ŁĻ░üņ×¼ĒÖ£ ņןņ╣śļŖö ņÖĖņØ┤ļÅä Ēøäļ░® 7 cmņŚÉ ņ£äņ╣śņŗ£ĒéżļŖö Ļ▓āņØ┤ ņ▓ŁĻ░üņ×¼ĒÖ£ ļ░Å ņØ┤Ļ░£ ņ×¼Ļ▒┤ņØä ņ£äĒĢ£ ņĪ░ņ¦üņØä ļ│┤ņĪ┤ĒĢśļŖö ļŹ░ ĒÜ©Ļ│╝ņĀüņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśņŚłļŗż[19]. ņÖĖņØ┤ļÅä ņä▒ĒśĢņłĀņØĆ ļ¦ī 6ņäĖ ņØ┤ĒøäņŚÉ ņŗ£Ē¢ēĒĢĀ ņłś ņ׳ņ£╝ļéś ņé¼ņČśĻĖ░ ļÅÖņĢł ņŗĀņāØĻ│© ĒśĢņä▒ņŚÉ ņØśĒĢ£ ņ×¼Ēśæņ░®ņØś Ļ░ĆļŖźņä▒ņØ┤ ņ׳ņ£╝ļ»ĆļĪ£ ņé¼ņČśĻĖ░ ņØ┤ĒøäņŚÉ ņŗ£Ē¢ēĒĢśļŖö Ļ▓āņØ┤ ņĢłņĀäĒĢśļŗż[11]. ņäĀņ▓£ņä▒ ņÖĖņØ┤ļÅäĒÄśņćäņ”Ø ĒÖśņ×ÉņŚÉņä£ Ļ│©ļÅä ļ│┤ņ▓ŁĻĖ░ļź╝ ņØ┤ņÜ®ĒĢ£ ņ▓ŁĻ░üņ×¼ĒÖ£ņØĆ 95.9%ņŚÉņä£ 30 dB ļ»Ėļ¦īņØś ņ▓ŁĻ░üņŚŁņ╣śļź╝ ļéśĒāĆļé┤ļŖö Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśņŚłļŗż[18]. ņÖĖņØ┤ļÅä ņä▒ĒśĢņłĀĻ│╝ ņ▓ŁĻ░üņ×¼ĒÖ£ ņןņ╣ś ņØ┤ņŗØņłĀņØś ņäĀĒāØņØĆ ļé┤ņØ┤ ĻĖ░ļŖźĻ│╝ ņżæņØ┤ņØś ļ░£ļŗ¼ ņāüĒā£ļź╝ Ļ│ĀļĀżĒĢ£ Ēøä ņśłņāüļÉśļŖö Ļ▓░Ļ│╝ņŚÉ ļīĆĒĢśņŚ¼ ĒÖśņ×É ļ░Å ļ│┤ĒśĖņ×ÉņÖĆ ņāüņØś Ēøä ņĀüņĀłĒ׳ ņäĀĒāØĒĢśļŖö Ļ▓āņØ┤ ļ░öļ×īņ¦üĒĢśļŗż(Fig. 5).
ņÖĖņØ┤ļÅä ņä▒ĒśĢņłĀņÖĖņØ┤ļÅä ņä▒ĒśĢņłĀņØĆ ņĀäļ░®ņĀæĻĘ╝ļ▓Ģ ļśÉļŖö Ēøäļ░®ņĀæĻĘ╝ļ▓Ģņ£╝ļĪ£ ņŗ£Ē¢ēĒĢĀ ņłś ņ׳ņ£╝ļ®░ Ēøäļ░®ņĀæĻĘ╝ļ▓ĢņØĆ Ļ░£ļ░®ĒśĢ ņ£Āņ¢æļÅīĻĖ░ņĀłņĀ£ņłĀĻ│╝ ņ£Āņé¼ĒĢśĻ▓ī ņŗ£Ē¢ēĒĢ£ļŗż. Ēøäļ░®ņĀæĻĘ╝ļ▓ĢņØä ņØ┤ņÜ®ĒĢ£ ņÖĖņØ┤ļÅä ņä▒ĒśĢņłĀņØĆ Ļ│ĄļÅÖ ļ¼ĖņĀ£(cavity problem)ņÖĆ ņĢłļ®┤ņŗĀĻ▓Į ņ£Āņ¢æļČäņĀłņØś ņåÉņāüņØ┤ ņ׳ņØä ņłś ņ׳Ļ│Ā ņ░Įņāü ņ╣śņ£Ā ĻĖ░Ļ░äņØ┤ ĻĖĖņ¢┤ ņĄ£ĻĘ╝ņŚÉļŖö ņĀäļ░®ņĀæĻĘ╝ļ▓ĢņØä ņØ┤ņÜ®ĒĢ£ ņłśņłĀņØ┤ ļ¦ÄņØ┤ ņŗ£Ē¢ēļÉ£ļŗż. ņłśņłĀņØĆ ĒøäņØ┤Ļ░£ ņĀłĻ░£ ļśÉļŖö ņØ┤ļé┤ ņĀłĻ░£ļź╝ ĒåĄĒĢśņŚ¼ Ēö╝ļČĆņĀłĻ░£ Ēøä ņĀüņĀłĒĢ£ ņÖĖņØ┤ļÅä ņ£äņ╣śņŚÉ Ēö╝ĒīÉ(anteriorly based flap)ņØä ļööņ×ÉņØĖĒĢśņŚ¼ ņĀäņ£äņŗ£Ēé© Ēøä ņŚ░ļČĆņĪ░ņ¦üņØä ļōżņ¢┤ņś¼ļ”░ļŗż. ņ£ĀļÅīļČĆļź╝ ļģĖņČ£ņŗ£Ēé© Ēøä ņĖĪļæÉņäĀĻ│╝ ņżæļæÉĻ░£ņÖĆ ļćīĻ▓Įļ¦ēņØä ņāüļ░® Ļ▓ĮĻ│äļĪ£ ĒĢśĻ│Ā ĒĢśņĢģņÖĆ ĒøäņŚ░ņØä ņĀäļ░® Ļ▓ĮĻ│äļĪ£ ĒĢśņŚ¼ ņāłļĪ£ņÜ┤ ņÖĖņØ┤ļÅäļź╝ ļ¦īļōżĻĖ░ ņ£äĒĢ£ ļō£ļ”┤ļ¦üņØä ņŗ£Ē¢ēĒĢśĻ│Ā ļé┤ņĖĪņ£╝ļĪ£ ĒÅÉņćäĒīÉ(atretic plate)ņØä ļģĖņČ£ņŗ£Ēé©ļŗż. ļō£ļ”┤ņØä ņŗ£Ē¢ēĒĢĀ ļĢīļŖö ņ£Āņ¢æļÅÖ ļ┤ēņåīņØś ļģĖņČ£ņØä ņĄ£ņåīĒÖöĒĢśņŚ¼ ņłśņłĀ Ēøä ļČäļ╣äļ¼╝ņØś ļ░░ņČ£ņØä ļ░®ņ¦ĆĒĢśĻ│Ā, ņĢłļ®┤ņŗĀĻ▓ĮņØ┤ ņĀäļ░® ņĀäņ£äļÉ£ Ļ▓ĮņÜ░ļÅä ņ׳ņ£╝ļ»ĆļĪ£ ņĢłļ®┤ņŗĀĻ▓ĮņØ┤ ņåÉņāüļÉśņ¦Ć ņĢŖļÅäļĪØ ņ£ĀņØśĒĢ£ļŗż. ĒÅÉņćäĒīÉņØä ļō£ļ”┤ņØä ņØ┤ņÜ®ĒĢśņŚ¼ ņ¢ćĻ▓ī ļ¦īļōĀ Ēøä ĒüÉļĀø(curette)ņ£╝ļĪ£ ņĪ░ņŗ¼ņŖżļ¤ĮĻ▓ī ņĀ£Ļ▒░ Ēøä ņČöĻ│©-ņ╣©Ļ│© ļ│ĄĒĢ®ņ▓┤ļź╝ ĒÖĢņØĖĒĢ£ļŗż. ņČöĻ│©-ņ╣©Ļ│© ļ│ĄĒĢ®ņ▓┤ ņŻ╝ļ│Ćņ£╝ļĪ£ ņÖĖņØ┤ļÅäļź╝ ņĀüņĀłĒ׳ ļäōĒ׳ļ®░ ņĀĢņāü ņÖĖņØ┤ļÅäņŚÉ ļ╣äĒĢ┤ ņĢĮ 2ļ░░ ņĀĢļÅä Ēü¼Ļ▓ī ļ¦īļōżņ¢┤ņĢ╝ ņłśņłĀ Ēøä ņ×¼Ēśæņ░®ņØä ņśłļ░®ĒĢĀ ņłś ņ׳ļŗż. ņØ┤ņåīĻ│©Ļ│╝ ņŻ╝ļ│Ć Ļ│©ņĪ░ņ¦üņØś Ļ│Āņ░®ņØä ļČäļ”¼ĒĢśņŚ¼ ņØ┤ņåīĻ│©ņØś ņøĆņ¦üņ×äņØä ĒÖĢņØĖĒĢ£ Ēøä Ļ│Āļ¦ēņØ┤ ņØ┤ņŗØļÉĀ Ļ│©ļ▓Į ņŻ╝ņ£äļĪ£ ĒÖłņØä Ēīīņä£ Ļ│Āņŗżļź£(tympanic annulus)ņØä ļ¦īļōĀļŗż. ņØ┤ņåīĻ│© ņŚ░ņćäņØś ņØ┤ņāüņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ ņØ┤ņåīĻ│© ņä▒ĒśĢņłĀņØä ņŗ£Ē¢ēĒĢśļ®░, ļģĖņČ£ļÉ£ ņ£ĀļÅīļ┤ēņåīļź╝ ņŚ░Ļ│©ņĪ░Ļ░üņØä ņØ┤ņÜ®ĒĢśņŚ¼ ĒÅÉņćäĒĢ£ Ēøä ņĖĪļæÉĻĘ╝ļ¦ēņØä ņØ┤ņÜ®ĒĢśņŚ¼ Ļ│Āņŗżļź£ ņ£äļĪ£ ņÖĖļ®┤ņØ┤ņŗØņØä ņŗ£Ē¢ēĒĢśĻ│Ā, ĻĘ╝ļ¦ēņØś ņØ╝ļČĆļź╝ Ļ│Āņŗżļź£ ņĢäļלņ¬Įņ£╝ļĪ£ ņØ┤ņŗØĒĢśņŚ¼ ņłĀĒøä Ļ│Āļ¦ēņØś ņÖĖņĖĪĒÖö(lateralization)ļź╝ ņśłļ░®ĒĢ£ļŗż. Ļ│©ļ¦ē Ēö╝ĒīÉĻ│╝ Ēö╝ļČĆ Ēö╝ĒīÉņØä ņÖĖņØ┤ļÅä ļé┤ņĖĪņ£╝ļĪ£ ņĀäņ£äņŗ£Ēé© Ēøä ņĖĪļæÉĻĘ╝ļ¦ēĻ│╝ ņÖĖņØ┤ļÅä ņ£äļĪ£ 0.008 inch ļæÉĻ╗śņØś ļČĆļČäņĖĄĒö╝ļČĆņØ┤ņŗØ(split-thickness skin graft)ņØä ņŗ£Ē¢ēĒĢśļ®░, ņłĀĒøä ņ£ĪņĢäņĪ░ņ¦üņØś ĒśĢņä▒ņØä ņśłļ░®ĒĢśĻĖ░ ņ£äĒĢśņŚ¼ Ļ│©ļČĆĻ░Ć ļģĖņČ£ļÉśņ¦Ć ņĢŖļÅäļĪØ ĒĢ£ļŗż. ļéśņØ╝ļĪĀ ĒÄĖņØä ņ×¼ļŗ©ĒĢśņŚ¼ Ļ│Āļ¦ēĻ│╝ Ēö╝ļČĆņØ┤ņŗØĒÄĖņØä ļŹ«ņØĆ Ēøä Ļ│Āļ¦ēņØś ņÖĖņĖĪĒÖöļź╝ ņśłļ░®ĒĢśĻĖ░ ņ£äĒĢśņŚ¼ Ļ│Āļ¦ēņ£äņŚÉ ļæÉĻ║╝ņÜ┤ ņŗżļ”¼ņĮś ĒÄĖ(silastic disc)ņØä ļåōĻ│Ā ņÖĖņØ┤ļÅäņŚÉ Merocel Ēī®Ēé╣ņØä ņŗ£Ē¢ē Ēøä ņĢĮ 2ņŻ╝ ĒøäņŚÉ ņÖĖņØ┤ļÅä Ēī®Ēé╣Ļ│╝ ņŗżļ”¼ņĮś ĒÄĖņØä ņĀ£Ļ▒░ĒĢ£ļŗż(Fig. 6).
ņÖĖņØ┤ ņ×¼Ļ▒┤ņłĀņØś ĒĢ®ļ│æņ”ØņØ┤Ļ░£ ņ×¼Ļ▒┤ņŗ£ Ēö╝ĒīÉ, ņØ┤Ļ░£ĻĖ░ĒŗĆ, Ļ░ĆņŖ┤ Ļ│ĄņŚ¼ļČĆņŚÉ ĒĢ®ļ│æņ”ØņØ┤ ļ░£ņāØĒĢĀ ņłś ņ׳ļŗż. ļ░░ņĢĪņØ┤ ņĢłļÉśĻ▒░ļéś ņ¦ĆĒśłņØ┤ ņĢł ļÉ£ Ļ▓ĮņÜ░ ĒśłņóģņØ┤ ļ░£ņāØĒĢĀ ņłś ņ׳ņ£╝ļ®░, Ēö╝ĒīÉņØ┤ ņ¢ćĻ▒░ļéś Ēö╝ļČĆĻĖ┤ņן(skin tension)ņØ┤ ņŗ¼ĒĢĀ Ļ▓ĮņÜ░ Ēö╝ĒīÉ Ļ┤┤ņé¼ ļ░Å ņ░Įņāü ļģĖņČ£Ļ│╝ Ļ░ÉņŚ╝ņØ┤ ļ░£ņāØĒĢĀ ņłś ņ׳Ļ│Ā ņØ┤Ļ░£ĻĖ░ĒŗĆņØ┤ ļģĖņČ£ļÉĀ ņłś ņ׳ļŗż[20]. ņŚ░Ļ│© ļģĖņČ£ņØ┤ ņ×æņØĆ Ļ▓ĮņÜ░ ĻĄŁņåī ĒĢŁņāØņĀ£ ņŚ░Ļ│Āļź╝ ņé¼ņÜ®ĒĢśņŚ¼ ļ│┤ņĪ┤ņĀüņ£╝ļĪ£ ņ▓śņ╣śĒĢĀ ņłś ņ׳ņ£╝ļéś ļģĖņČ£ņØ┤ Ēü░ Ļ▓ĮņÜ░ņŚÉļŖö Ļ┤┤ņé¼ņĪ░ņ¦ü ņĀ£Ļ▒░ņÖĆ ņČöĻ░ĆņĀüņØĖ ņŚ░Ļ│© ņØ┤ņŗØ ļ░Å Ēö╝ĒīÉņłĀ ļō▒ņØ┤ ĒĢäņÜöĒĢśļŗż. ņØ┤Ļ░£ ņ×¼Ļ▒┤ Ēøä ņןĻĖ░ņĀüņØĖ Ļ┤Ćņ░░ Ļ▓░Ļ│╝ ļŖæņŚ░Ļ│©ņØä ņØ┤ņÜ®ĒĢ£ ņ×¼Ļ▒┤ņłĀņØś Ļ▓ĮņÜ░ 10%, ņØĖĻ│Ąņä▒ĒśĢņØ┤ņŗØļ¼╝ņØś Ļ▓ĮņÜ░ 15%ņŚÉņä£ ĒĢ®ļ│æņ”ØņØ┤ ļ░£ņāØĒĢśņśĆņ£╝ļ®░, 5ļģä ņØ┤ņāü Ļ┤Ćņ░░ĒĢ£ Ļ▓ĮņÜ░ ļ░£ņāØņØ┤ ņ£ĀņØśĒĢśĻ▓ī ļŹö ņ”ØĻ░ĆĒĢśņŚ¼ ņןĻĖ░Ļ░äņØś ņČöņĀü Ļ┤Ćņ░░ņØ┤ ĒĢäņÜöĒĢśļŗż[21-23]. ļŖæņŚ░Ļ│©ņØä ņé¼ņÜ®ĒĢ£ Ļ▓ĮņÜ░ ņŚ░Ļ│©ĒØĪņłś, ļ░śĒØöļ╣äļīĆ, ņ▓Āņé¼ļģĖņČ£ ņł£ņ£╝ļĪ£ ĒØöĒĢśĻ▓ī ļ░£ņāØĒĢśņśĆņ£╝ļ®░ ņØĖĻ│Ąņä▒ĒśĢņØ┤ņŗØļ¼╝ņØä ņé¼ņÜ®ĒĢ£ Ļ▓ĮņÜ░ ņØ┤ņŗØļ¼╝ņØś ļģĖņČ£, Ļ│©ņĀł, Ļ░ÉņŚ╝ ļō▒ņØ┤ ĒØöĒĢśĻ▓ī ļ░£ņāØĒĢśņśĆļŗż[24]. ņ¦ĆņŚ░ņä▒ņ£╝ļĪ£ ņŚ░Ļ│©ĒØĪņłśĻ░Ć ļÉ£ Ļ▓ĮņÜ░ļŖö ņØ┤Ļ░£ ņ×¼Ļ▒┤ ņÖĖņŚÉ ņÖĖņØ┤ļÅä ņä▒ĒśĢņłĀņØä ņŗ£Ē¢ēĒĢśĻ▒░ļéś ņŗĀņ▓┤ņ¦łļ¤ē ņ¦Ćņłś(body mass index)Ļ░Ć ļé«ņØĆ ĒÖśņ×ÉņŚÉņä£ ĒØöĒĢśĻ▓ī ļ░£ņāØĒĢśņśĆļŗż[21]. ļŖæņŚ░Ļ│©ņØä ņé¼ņÜ®ĒĢśņŚ¼ ņØ┤Ļ░£ ņ×¼Ļ▒┤ņŗ£ Ēö╝ļČĆļĪ£ ņØ┤Ļ░£ĻĖ░ĒŗĆņØä ņÖäņĀäĒ׳ ļŹ«ņ¢┤ņŻ╝ļ®┤ ņČöĒøä ļ░£ņāØĒĢĀ ņłś ņ׳ļŖö ņŚ░Ļ│©ņØś ĒØĪņłśļź╝ ņśłļ░®ĒĢĀ ņłś ņ׳ļŗż. ļŖæņŚ░Ļ│©ņØä ņé¼ņÜ®ĒĢśņŚ¼ ņ×¼Ļ▒┤ļÉ£ ņØ┤Ļ░£ļŖö ļ░śļīĆņĖĪĻ│╝ ļ╣äņŖĘĒĢ£ ņä▒ņןļźĀņØä ļ│┤ņØ┤ļ®░ ņØ┤Ļ░£ņØś Ļ░ÉĻ░üļÅä ņĀĢņāüĻ│╝ ņ£Āņé¼ĒĢśĻ▓ī ņ£Āņ¦ĆļÉ£ļŗż[25]. ļŖæņŚ░Ļ│© Ļ│ĄņŚ¼ļČĆņŚÉļŖö ņČ£Ēśł, Ļ░ÉņŚ╝, ĻĖ░ĒØē, ļŖæĻ░äņŗĀĻ▓Į(intercostal nerve) ņåÉņāü, ĒåĄņ”Ø, ļ░śĒØö, ĒØēĻ│Į ļ│ĆĒśĢņØ┤ ļ░£ņāØĒĢĀ ņłś ņ׳ņ£╝ļ®░ ļŖæņŚ░Ļ│© ņ▒äņĘ© ņŗ£ ņŚ░Ļ│©ļ¦ēņØä ļ│┤ņĪ┤ĒĢ©ņ£╝ļĪ£ņä£ ĒØēĻ│Į ļ│ĆĒśĢĻ│╝ ļŖæļ¦ē ņåÉņāüņØä ņśłļ░®ĒĢĀ ņłś ņ׳ļŗż.
ņÖĖņØ┤ļÅä ņä▒ĒśĢņłĀ ņŗ£ ņÖĖņØ┤ļÅä ņ×¼Ēśæņ░®Ļ│╝ Ļ│©ļČĆ ņ×¼ņä▒ņן(bony regrowth)ņØ┤ 14.2%ņŚÉņä£ ļ░£ņāØĒĢśņśĆņ£╝ļ®░ Ļ│Āļ¦ēņØś ņÖĖņĖĪĒÖöļŖö 7.5%ņŚÉ ļ░£ņāØĒĢśņśĆĻ│Ā ņĢłļ®┤ņŗĀĻ▓Įļ¦łļ╣äĻ░Ć 0.5%ņŚÉņä£ ļ░£ņāØĒĢśņśĆņ£╝ļéś ņØ╝ņŗ£ņĀüņØĖ Ļ▓ĮņÜ░ 6Ļ░£ņøö ņØ┤ļé┤ ĒÜīļ│ĄļÉśņŚłļŗż[26]. ņÖĖņØ┤ļÅä ņä▒ĒśĢņłĀ Ēøä ņ×¼Ēśæņ░®ņØä ņśłļ░®ĒĢśĻĖ░ ņ£äĒĢśņŚ¼ ņŖżĒģÉĒŖĖļź╝ ņןĻĖ░Ļ░ä ņ£Āņ╣śĒĢĀ ņłś ņ׳ļŗż[27]. Ļ│Āļ¦ēņØś ņÖĖņĖĪĒÖöļŖö ņ▓ŁļĀźņĀĆĒĢśņØś ĒØöĒĢ£ ņøÉņØĖņØ┤ļ®░ ņÖĖņØ┤ļÅä ļé┤ ņØ┤ņŗØĒÄĖņØś ņłśņČĢ ļĢīļ¼ĖņŚÉ ļ░£ņāØĒĢĀ ņłś ņ׳Ļ│Ā Ļ│Āļ¦ē ņ▓£Ļ│Ą, ņ£ĪņĢäņä▒ Ļ│Āļ¦ēņŚ╝ ļ░Å ļ¦īņä▒ ņØ┤ļŻ©Ļ░Ć ļ░£ņāØĒĢĀ ņłś ņ׳ļŗż[26,28].
Ļ▓░ ļĪĀņåīņØ┤ņ”ØĻ│╝ ņäĀņ▓£ņä▒ ņÖĖņØ┤ļÅä ĒÅÉņćäņ”ØņØä Ļ░Ćņ¦ä ĒÖśņ×ÉņØś ņ╣śļŻīļŖö ļ»ĖņÜ®ņĀü ņÖĖņØ┤ņ×¼Ļ▒┤Ļ│╝ ĻĖ░ļŖźņĀü ņ▓ŁĻ░üņ×¼ĒÖ£ņØä ļÅÖņŗ£ņŚÉ Ļ│ĀļĀżĒĢ┤ņĢ╝ ĒĢ£ļŗż. ņØ┤Ļ░£ ņ×¼Ļ▒┤ņłĀ, ņÖĖņØ┤ļÅä ņä▒ĒśĢņłĀ, ļŗżņ¢æĒĢ£ ņ▓ŁĻ░üņןņ╣ś ņØ┤ņŗØņłĀņŚÉ ļīĆĒĢ£ ņłĀĻĖ░ ļ░Å Ļ▓░Ļ│╝, ĒĢ®ļ│æņ”Ø ļō▒ņŚÉ ļīĆĒĢ£ ņØ┤ĒĢ┤Ļ░Ć ĒĢäņÜöĒĢśļ®░ ĒÖśņ×ÉņÖĆ ņČ®ļČäĒĢ£ ņāüļŗ┤ Ēøä ņłĀĻĖ░ļź╝ Ļ▓░ņĀĢĒĢ┤ņĢ╝ ĒĢ£ļŗż. ņÖĖņØ┤ ņ×¼Ļ▒┤ņłĀņØä ņŗ£Ē¢ēĒĢ£ Ēøä ņłśņłĀ Ļ▓░Ļ│╝ ļ░Å ĒĢ®ļ│æņ”Ø ĒÖĢņØĖņØä ņ£äĒĢśņŚ¼ 5ļģä ņØ┤ņāüņØś ņןĻĖ░ņĀüņØĖ ņČöņĀü Ļ┤Ćņ░░ņØ┤ ĒĢäņÜöĒĢśļŗż.
NotesAuthor Contribution Conceptualization: Gi-Sung Nam, Sung Il Cho. Funding acquisition: Sung Il Cho. Investigation: Gi-Sung Nam, Sung Il Cho. Resources: Sung Il Cho. Supervision: Sung Il Cho. WritingŌĆöoriginal draft: Gi-Sung Nam, Sung Il Cho. WritingŌĆöreview & editing: Sung Il Cho. Fig.┬Ā1.Classification of microtia. A: Grade I represents a slightly smaller auricle with normal features. B: Grade II represents a rudimentary and malformed auricle with some recognizable components. C: Grade III includes, classic peanut ear, a small lump. D: Grade IV includes anotia. 
Fig.┬Ā2.Classification of congenital aural atresia. A: Type A, stenosis. B: Type B, partial atresia. C: Type C, total atresia. 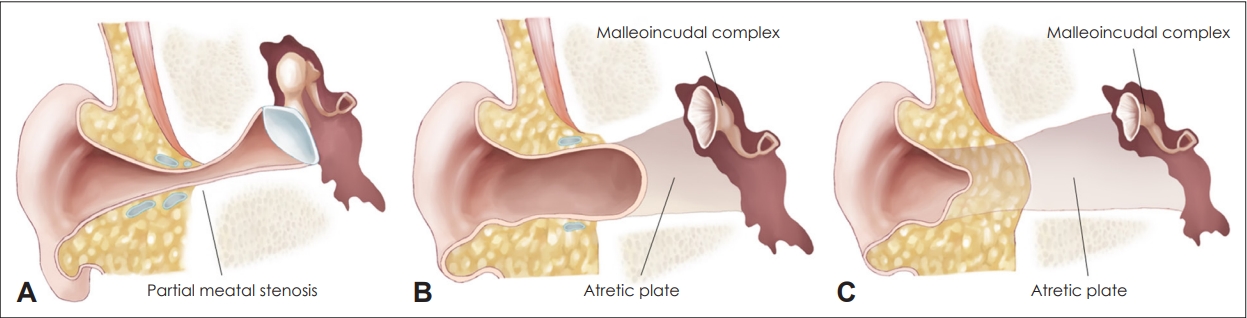
Fig.┬Ā3.The first stage of auricular reconstruction. A: Preoperative photograph. B and C: After removing the remnant cartilage completely (B), a subcutaneous pocket is prepared for the insertion of the cartilage framework (C). D: The framework is inserted and lobule transposition is performed. Then, suction drains are inserted. E: The appearance of the auricle after the first stage. Adapted from Cho et al. J Cosmet Med 2021;5:45-48 [29]. 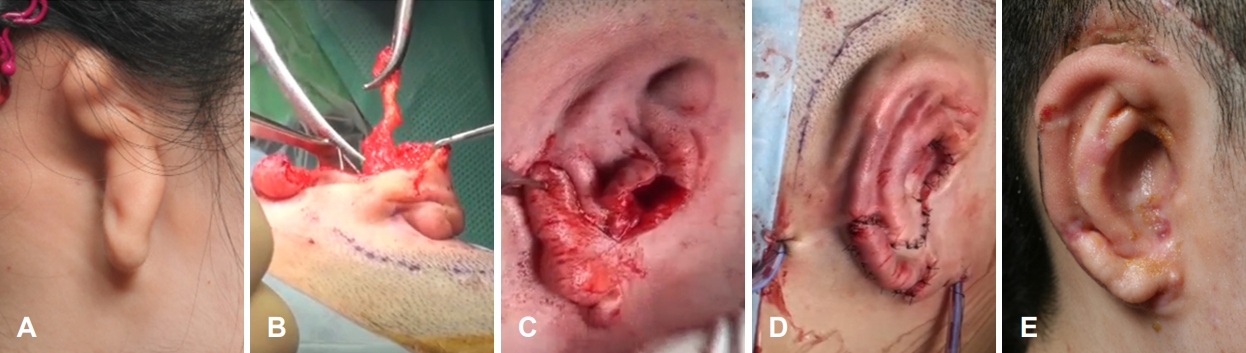
Fig.┬Ā4.The second stage of auricular reconstruction. A and B: A cartilage block is fixed underneath the cartilage framework for ear elevation (A) and covered with the temporoparietal fascia flap (B). C: The posterior surface of the elevated ear is covered using a full-thickness skin graft. Adapted from Cho et al. J Cosmet Med 2021;5:45-48 [29]. 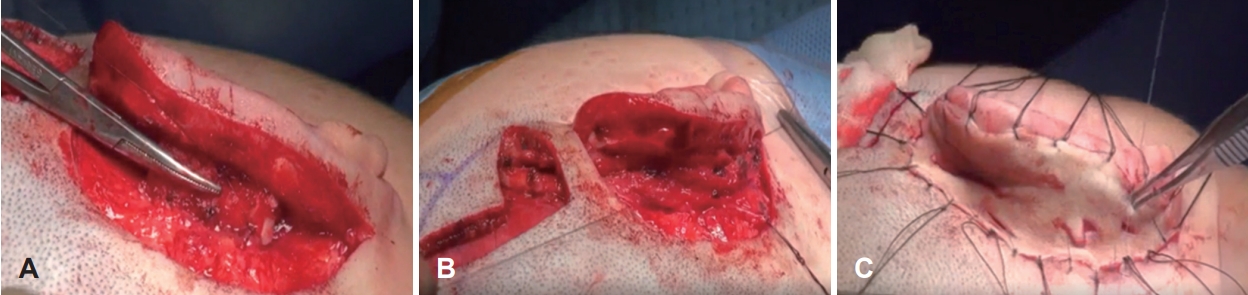
Fig.┬Ā5.Flowchart of hearing rehabilitation for patients with congenital aural atresia. Atresiaplasty is recommended for patients who have a Jahrsdoerfer score of 7 or higher. Bone conduction hearing devices can be considered for patients who have an undeveloped middle ear. Percutaneous BAHA can also be considered for patients who need repeated MRI scans. BHHA, bone anchored hearing aids. 
Fig.┬Ā6.Atresiaplasty by anterior approach. A: A new bony canal is formed and the atretic plate is carefully removed. B: The malleoincudal complex is covered with the temporalis fascia. C: A split-thickness skin graft is performed to cover the fascia and bony canal. D: Pieces of Merocel secure the skin graft. Adapted from Cho et al. J Cosmet Med 2021;5:45-48 [29]. 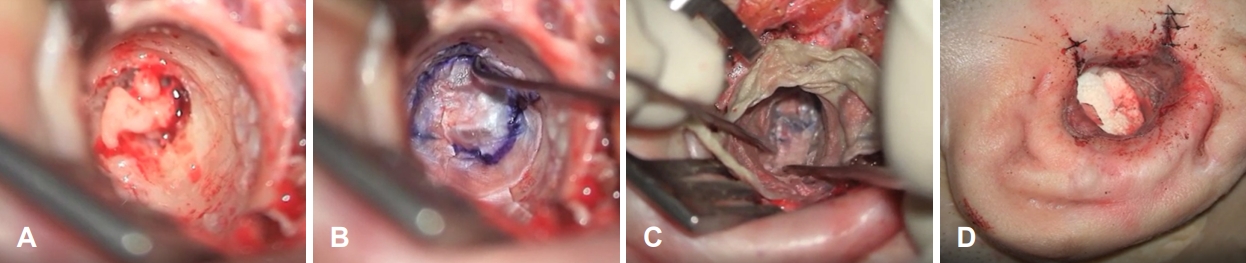
REFERENCES1. Luquetti DV, Heike CL, Hing AV, Cunningham ML, Cox . Microtia: Epidemiology and genetics. Am J Med Genet A 2012;158A(1):124-39.
2. Genc S, Kahraman E, Ozel HE, Arslan IB, Demir A, Selcuk A. Microtia and congenital aural atresia. J Craniofac Surg 2012;23(6):1733-5.
3. El-Hoshy Z, Abdel-Aziz M, Shabana M. Congenital aural atresia: Transmastoid approach; an old technique with good results. Int J Pediatr Otorhinolaryngol 2008;72(7):1047-52.
4. Harris J, K├żll├®n B, Robert E. The epidemiology of anotia and microtia. J Med Genet 1996;33(10):809-13.
5. Tanzer RC. Total reconstruction of the external ear. Plast Reconstr Surg Transplant Bull 1959;23(1):1-15.
6. Brent B. Ear reconstruction with an expansile framework of autogenous rib cartilage. Plast Reconstr Surg 1974;53(6):619-28.
7. Nagata S. A new method of total reconstruction of the auricle for microtia. Plast Reconstr Surg 1993;92(2):187-201.
8. Reinisch JF, Lewin S. Ear reconstruction using a porous polyethylene framework and temporoparietal fascia flap. Facial Plast Surg 2009;25(3):181-9.
9. Caversaccio M, Romualdez J, Baechler R, Nolte LP, Kompis M, H├żusler R. Valuable use of computer-aided surgery in congenital bony aural atresia. J Laryngol Otol 2003;117(4):241-8.
10. Weerda H. [Chirurgie der ohrmuschel: Verletzungen, defekte und anomalien]. Stuttgart: Thieme;2004. p.105-226, 253-6. German.
11. Zhang TY, Bulstrode N, Chang KW, Cho YS, Frenzel H, Jiang D, et al. International consensus recommendations on microtia, aural atresia and functional ear reconstruction. J Int Adv Otol 2019;15(2):204-8.
12. Wilkes GH, Wong J, Guilfoyle R. Microtia reconstruction. Plast Reconstr Surg 2014;134(3):464, e-79.
13. Ikeda AK, Bhrany AD, Sie KCY, Bly RA. Management of patients with unilateral microtia and aural atresia: Recent advances and updates. Curr Opin Otolaryngol Head Neck Surg 2021;29(6):526-33.
14. Siegert R. Combined reconstruction of congenital auricular atresia and severe microtia. Adv Otorhinolaryngol 2010;68:95-107.
15. Tahiri Y, Reinisch J. Porous polyethylene ear reconstruction. Clin Plast Surg 2019;46(2):223-30.
16. Bly RA, Bhrany AD, Murakami CS, Sie KC. Microtia reconstruction. Facial Plast Surg Clin North Am 2016;24(4):577-91.
17. Shonka DC Jr, Livingston WJ 3rd, Kesser BW. The Jahrsdoerfer grading scale in surgery to repair congenital aural atresia. Arch Otolaryngol Head Neck Surg 2008;134(8):873-7.
18. Nadaraja GS, Gurgel RK, Kim J, Chang KW. Hearing outcomes of atresia surgery versus osseointegrated bone conduction device in patients with congenital aural atresia: A systematic review. Otol Neurotol 2013;34(8):1394-9.
19. Bajaj Y, Wyatt ME, Gault D, Bailey CM, Albert DM. How we do it: BAHA positioning in patients with microtia requiring auricular reconstruction. Clin Otolaryngol 2005;30(5):468-71.
20. Long X, Yu N, Huang J, Wang X. Complication rate of autologous cartilage microtia reconstruction: A systematic review. Plast Reconstr Surg Glob Open 2013;1(7):e57.
21. Kim A, Park HY, Lee H, Oh KS. Risk factors for delayed resorption of costal cartilage framework following microtia reconstruction. Facial Plast Surg Aesthet Med 2020;22(6):456-63.
22. Tanzer RC. Microtia--a long-term follow-up of 44 reconstructed auricles. Plast Reconstr Surg 1978;61(2):161-6.
23. Kobayashi S, Maegawa J. Ear elevation using 2-tiered costal cartilage on the same side as the reconstructed framework. J Craniofac Surg 2011;22(5):1796-9.
24. Ronde EM, Esposito M, Lin Y, van Etten-Jamaludin FS, Bulstrode NW, Breugem CC. Long-term complications of microtia reconstruction: A systematic review. J Plast Reconstr Aesthet Surg 2021;74(12):3235-50.
25. Ronde EM, Esposito M, Lin Y, van Etten-Jamaludin FS, Bulstrode NW, Breugem CC. Long-term aesthetics, patient-reported outcomes, and auricular sensitivity after microtia reconstruction: A systematic review. J Plast Reconstr Aesthet Surg 2021;74(12):3213-34.
26. Li CL, Dai PD, Yang L, Zhang TY. A meta-analysis of the long-term hearing outcomes and complications associated with atresiaplasty. Int J Pediatr Otorhinolaryngol 2015;79(6):793-7.
27. Moon IJ, Cho YS, Park J, Chung WH, Hong SH, Chang SO. Longterm stent use can prevent postoperative canal stenosis in patients with congenital aural atresia. Otolaryngol Head Neck Surg 2012;146(4):614-20.
|
|
||||||||||||||||||||||||||||||||||||||||||||

 |
 |